Para iniciarmos qualquer tratamento de hérnia de disco, precisamos começar compreendendo todo o mecanismo fisiopatológico da lesão. Mas, será que uma abordagem simples e unilateral é o suficiente? Você sabia que a Mobilização Neural na hérnia de disco pode ser uma escolha transformadora? Continue lendo para entender!
A anatomia da coluna vertebral
A coluna vertebral é composta por 33 vértebras que se empilham umas sobre as outras, distribuindo-se e formando as regiões cervical, torácica, lombar, sacral e coccígea.
A região cervical é a que mais possui mobilidade, o que nos permite fletir, estender, inclinar e rodar com maior amplitude. Além disso, as duas primeiras vértebras se encaixam como um grande pino de sustentação para o crânio.
A região torácica, por sua vez, torna-se um pouco mais restrita devido a sua conexão com as costelas e o osso externo. Sua mobilidade existe, porém com um menor grau de movimento, se comparada às cervicais. É importante ressaltar que na região torácica temos menos aparecimento de herniações discais.
A região lombar possui vértebras de maior calibre, dada a sua função de sustentar o tronco. Por este motivo, identificamos uma forte tendência desta região em ser um local comum para o aparecimento de hérnia de disco ou protusões discais.
Já na região sacral e coccígea, as vértebras são fundidas, formando o osso sacro e o osso cóccix. A pelve é a base de acomodação da coluna vertebral e promove toda a união com a mobilidade advinda dos membros inferiores.
Com exceção das duas primeiras vértebras (atlas e áxis) que correspondem a C1 e C2, todas as outras possuem a seguinte estrutura: Corpo, Processo espinhoso, Processo transverso, Processos articulares, Lâminas, Pedículos e Forame vertebral.
Como surge a hérnia de disco?
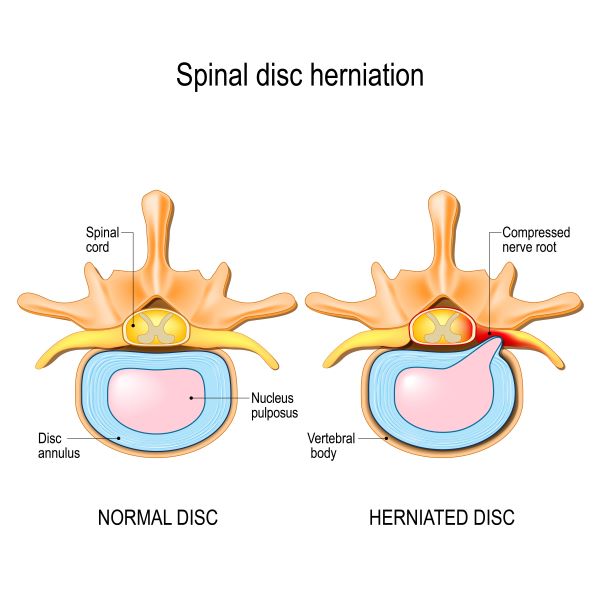
A coluna vertebral, para ser considerada funcional, deve possuir curvaturas adequadas, sendo esperado encontrarmos uma lordose cervical, cifose torácica, lordose lombar e curvatura sacral. Além disto, entre elas temos a existência de um sistema de amortecimento, dada a presença do disco intervertebral.
O disco que fica entre as vértebras é uma estrutura composta por colágeno e principalmente água. Olhando a estrutura de cima, vemos um grande anel fibroso composto por várias camadas e ao centro uma estrutura líquida, denominada núcleo pulposo, similar a uma gelatina.
Quando o paciente tem uma vida sedentária ou adota em sua maior parte do tempo uma postura inadequada, carrega muito peso ou dirige por muitas horas, ele tem tendência a desenvolver patologias na região da coluna. Somado a estes fatores, podemos colocar a herança genética, o sobrepeso, o estresse e o processo natural de envelhecimento. (JUNIOR, 2016).
Quando envelhecemos, o disco naturalmente perde água, as articulações perdem seu espaço natural, as cartilagens se desgastam e o sistema muscular tende a falhar. Isso acontece pois idosos que não praticam atividade física perdem massa magra – o que ainda pode ser agravado pela associação com um quadro de diabetes, que aumenta o grau desta perda.
É importante ressaltar que muitos destes desgastes vertebrais podem ser assintomáticos e algumas das crises de dor são tratadas de forma medicamentosa, sem a observação clínica do fisioterapeuta. Em verdade, quando o paciente se apresenta ao consultório para ser tratado, já temos comprometimento nervoso associado a disfunções musculoesqueléticas com causas agravantes ergonômicas.
Assim, podemos considerar que a hérnia de disco é uma patologia degenerativa do disco intervertebral que evolui de forma silenciosa, sendo observado o real comprometimento através do exame de ressonância magnética.
As consequências da hérnia de disco
No início, o sintoma mais comum é a dor localizada, sendo mais comum a ocorrência na região lombar. Esta, inclusive, é a queixa mais recorrente da sociedade, porém não podemos descartar a região cervical – tudo depende da rotina do paciente.
Posteriormente, a dor irradia para o corpo como se fosse uma pontada. O paciente também refere perda de mobilidade, formigamento e sensação de contratura muscular. Quando o paciente não consegue mais dormir porque tem um pico de dor na madrugada, detectamos a presença da síndrome neural adversa, algo clinicamente importante para o fisioterapeuta.
A hérnia de disco é uma patologia considerada incapacitante dada a extensão da lesão. Ela se forma quando o núcleo pulposo se desloca do centro para as regiões periféricas.
Algumas vezes, este processo é reversível com tratamento conservador. Apesar disso, se este núcleo estiver invadindo a região nervosa a ponto de paralisar o movimento, o procedimento cirúrgico é inevitável dada a emergência, a ponto de se evitar a necrose nervosa.
Para invadir a região nervosa não é necessário a extrusão total do núcleo pulposo: por vezes, com a ruptura de alguns anéis fibrosos, o disco se desloca e passa a apertar a estrutura nervosa, o que já promove lesão neural.
Tratamentos fisioterapêuticos mais comuns para hérnia de disco
Segundo Junior (2016), o tratamento conservador para casos de hérnia de disco é composto por eletroterapia e crioterapia, podendo conter em associação hidroterapia, osteopatia, quiropraxia, RPG, pilates e acupuntura.
A orientação de bolsas de água quente associadas ao infravermelho, mesmo sendo consideradas superficiais, são orientações que podem ser passadas como acompanhamento ao tratamento – uma vez que podem ser realizadas pelo paciente em domicílio. Quando estas abordagens não conferem resultado e os sintomas persistem de forma significativa, o indicado é realizar o tratamento cirúrgico.
A prevalência desta lesão é de 2% a 3% da população mundial e a maior incidência encontra-se em homens com idade superior a 35 anos. Dada a relevância científica de tratar essa disfunção, pesquisas recentes têm sido realizadas com o intuito de aumentar o número de recursos no tratamento conservador; nelas se incluem a introdução da Mobilização Neural na hérnia de disco. (JUNIOR, 2016).
Poucos estudos comparam os resultados dos tratamentos conservadores com os cirúrgicos, devido à dificuldade de igualar os casos clínicos de todos os envolvidos no estudo. A intervenção precoce da fisioterapia nesta patologia sempre traz a melhora clínica do paciente. (MONNERAT E PEREIRA, 2010).
Desde a década de 70, começou-se a discutir sobre a “inflamação dos nervos” como o provável sintoma doloroso, o que gera testes neurais anormais, algo bem discutido e fundamentando por Butler (2003), autor do método de Mobilização Neural.
Os efeitos da Mobilização neural
Segundo o estudo realizado por Monnerat e Pereira (2010), a Mobilização Neural na hérnia de disco foi especialmente eficaz no tratamento de casos em que a região acometida foi a lombar, pois reduziu os sintomas dolorosos dos pacientes e diminuiu a incapacidade funcional dos mesmos.
Na reabilitação, abordagens unilaterais são a principal causa do insucesso do tratamento. Nenhuma técnica, método ou recurso é capaz, por si só, de conferir a excelência de um atendimento. Por isso, investir na carreira e expandir o conhecimento é uma necessidade que deve ser reconhecida pelos profissionais do movimento.
Mobilização Neural na hérnia de disco: o que é?
A Mobilização Neural é uma técnica ainda pouco conhecida no meio fisioterápico cujo foco é tratar as disfunções da biomecânica do tecido nervoso.
Muitos estudos comparativos vêm sendo feitos de forma a mensurar os resultados da fisioterapia convencional versus da utilização associativa da Mobilização Neural na hérnia de disco, lombalgias e lesões por esforços repetitivos, demonstrando que a técnica reduz o tempo de reabilitação do paciente.
Os manuseios da Mobilização Neural restauram o conceito de “neurodinamismo” do sistema nervoso, uma união entre a anatomia e a funcionalidade. Isso confere ao paciente um aumento da amplitude de movimento, diminuição do quadro de dor e agilidade no retorno às atividades de vida diária.
Porém, quando nos aprofundamos nos conhecimentos sobre o neurodinamismo, identificamos que alguns fatores trazem como consequência dores incalculáveis, constantes e dispersas, que se iniciam devido às disfunções neurológicas. Os principais aspectos são:
- A prostração;
- A falta de movimento;
- E a dificuldade da população em realizar exercícios físicos devido à falta de cultura preventiva a lesões.
Aprende-se, com esta nova abordagem, que não somente os sistemas articulares, musculares, facetários ou de estruturas interligadas podem causar lesão. Na verdade, qualquer alteração da biomecânica dos tecidos nervosos pode gerar problemas ao paciente, tornando necessário que o fisioterapeuta avalie e trate este sistema.
Conclusão
Este novo olhar sobre a biomecânica neural nos faz refletir sobre o quanto podemos estar exigindo de uma estrutura corporal, enquanto a disfunção está presente em uma outra região.
Podemos estar forçando o alongamento muscular, nos utilizando de técnicas para promover o aumento deste, e ao mesmo tempo estar promovendo o aumento da tensão neural.
Urge, portanto, a necessidade de uma nova visão dos fisioterapeutas frente ao comprometimento do sistema nervosos nas lesões, bem como uma nova postura na avaliação e tratamento das disfunções musculoesqueléticas.
Muitos pacientes procuram o Método Pilates tendo patologias que envolvem raízes nervosas. Na maioria destes casos, os indivíduos têm um histórico de dor que nos mostra muitos sinais de tensão adversa. Será que não podemos começar a avançar na busca de integralidade de técnicas para melhorar o quadro do paciente?
O universo que te convido a entrar colocará a terapia manual aliada ao trabalho de ortopedia, porém com toda a base de sustentação apoiada sobre conhecimentos de neurologia. Utilizar a Mobilização Neural na hérnia de disco será transformador para o tratamento de seus pacientes.
Compreenda que as articulações, os músculos e suas fáscias estão todos interligados ao sistema nervoso e inclusive aos seus comandos, tal como afirma o mentor da técnica denominada Mobilização Neural (BUTLER, 2003).
Referências Bibliográficas
Butler, D.S. Mobilização do sistema nervoso. São Paulo: Manole, 2003.
Junior, P.C.N. Comparação dos tratamentos conservador, cirúrgico e através da mobilização neural no tratamento da hérnia de disco lombar. Fisioterapia Brasil, v. 13, n. 2, p. 148 – 154, nov. 2016. Disponível em: <http://portalatlanticaeditora.com.br/index.php/fisioterapiabrasil/article/view/530/1091>. Acesso em: 21 ago. 2020.
Machado, GF e Bigolin, SE. Estudo comparativo de casos entre a mobilização neural e um programa de alongamento muscular em lombálgicos crônicos. Fisioter. Mov, 2010; 23(4); 545-54.
Monnerat,E, e Pereira, J.S. A influência da técnica de mobilização neural na dor e incapacidade funcional da hérnia de disco lombar: estudo de caso. Ter. Man, 2010; 8(35); 66-69.
Negrelli W.F. Hérnia Discal: Procedimentos de Tratamento. Acta Ortopédica. Brasileira. 2001; 7(4): 39-45.
Turek S.L. Ortopedia: princípios e sua aplicação. 3 ed. São Paulo: Manole, 2000.



Olá!
Sou Cíntia, estudante de fisioterapia, e gostaria de abordar mais sobre o assunto a cima….
Seria possível?