Para que o ar entre nos pulmões, um gradiente de pressão deve existir entre as vias aéreas e os alvéolos, envolvendo todo o ciclo do sistema respiratório. Isso pode ser feito aumentando a pressão nas vias aéreas (ventilação com pressão positiva) ou diminuindo a pressão no nível do alvéolo (ventilação com pressão negativa)
A fisiologia respiratória normal funciona como um sistema de pressão negativa. Quando o diafragma se contrai, durante a inspiração, é gerada uma pressão negativa na cavidade pleural, que, por sua vez, cria pressão negativa nas vias aéreas que “sugam” o ar para os pulmões.
A aplicação da ventilação com pressão positiva altera essa fisiologia. A pressão positiva gerada pelo ventilador é transmitida para as vias aéreas superiores e, finalmente, para os alvéolos, que por sua vez é propagada para o espaço alveolar e cavidade torácica, criando pressão positiva (ou menos negativa) no espaço pleural.
Durante a expiração, o gradiente de pressão é revertido e o ar flui para fora dos alvéolos. Normalmente, no final da expiração basal, as vias respiratórias do sistema atingem sua capacidade residual funcional (FRC).
No entanto, se o tempo expiratório (Te) não for longo o suficiente para permitir a expiração completa, o sistema respiratório atinge o FRC, e este volume aprisionado determina o aparecimento de pressão positiva ao final da expiração intrínseca (auto- PEEP).
Continue a leitura para entender melhor as propriedades do sistema respiratório e como funciona a respiração durante a ventilação mecânica. Boa leitura!
Propriedades mecânicas do sistema respiratório
Normalmente, duas forças se opõem ao movimento de gás para dentro do pulmão, ou seja, se opõem à insuflação pulmonar: as forças elásticas e as forças resistivas.
As forças elásticas são resultado das propriedades elásticas do tecido pulmonar, tensão superficial alveolar e propriedades elásticas da parede torácica. Já as forças resistivas, derivam do fluxo de gás através das vias aéreas e à resistência dos tecidos e órgãos à medida que se deslocam durante a respiração.
Dois parâmetros são frequentemente usados para descrever as propriedades mecânicas do sistema respiratório e as forças elásticas e resistivas que se opõem ao movimento: elastância e resistência. Na prática clínica, o termo elastância é substituído pelo seu inverso: a complacência.
Propriedades elásticas do sistema respiratório
A complacência pode ser definida como a capacidade de um corpo se distender. Já a elastância apresenta definição contrária, ou seja, é a capacidade de um corpo ou estrutura de resistir a distensão.
Para tornar essas definições mais claras, observe o seguinte exemplo. Um balão que é facilmente inflado é considerado muito complacente (apresenta elasticidade reduzida), enquanto um balão de difícil insuflação é considerado não muito complacente (apresenta aumento da elasticidade).
No cenário clínico, as medidas de complacência são usadas para descrever as forças elásticas que se opõem à inflação pulmonar. Mais especificamente, a complacência do sistema respiratório é determinada por medir a variação (Δ) do volume (V) que ocorre quando a pressão (P) é aplicado ao sistema: C = ΔV / ΔP.
O volume normalmente é medido em litros ou mililitros e pressão em centímetros de água pressão. É importante entender que a complacência do sistema respiratório é a soma das complacências de ambos os pulmões parênquima e estruturas torácicas circundantes.
Valores Normais de Complacência
Complacência normal na respiração espontânea 0,05 a 0,17 L/cmH2O ou 50 a 170 mL/cmH2O; Complacência normal em pacientes intubados:
- Homens: 40 a 50 mL/cmH2O até 100 mL/cmH2O;
- Mulheres: 35 a 45 mL/cmH2O até 100 mL/cmH2O.
Para fins práticos, a complacência pulmonar pode ser mediada por basicamente dois métodos. Com base na medição, a complacência pulmonar pode ser descrita como estática ou dinâmica.
Complacência estática: é a representação da complacência pulmonar em um determinado volume fixo quando não há fluxo de ar e os músculos respiratórios estão relaxados.
No indivíduo consciente, é difícil alcançar total certeza do relaxamento muscular respiratório, o que pode prejudicar a análise real desta complacência estática.
Terapeuticamente, em pacientes intubados, a complacência estática é usada para selecionar o nível ideal de pressão positiva ao final da expiração (PEEP), que é calculada com base na seguinte fórmula:
Cstat = V / (Pplat – PEEP)
Sendo que, Pplat = pressão de platô, PEEP = pressão positiva ao final da expiração.
Uma definição como essa sugere que, para medir a complacência estática, tudo o que você precisa fazer é interromper o fluxo de gás. Na realidade, isso geralmente não é verdade.
Digamos que você esteja medindo a complacência. No momento em que você oclui o circuito respiratório após a inspiração, notará uma queda de pressão devido à redistribuição de gás entre unidades pulmonares com diferentes constantes de tempo (alvéolos que se enchem mais rápido são menos complacentes que alvéolos que se enchem mais devagar).
Certamente, você diria que este não é um processo “estático” e escolhe esperar alguns segundos antes de registrar a medição. No entanto, com o passar dos segundos, você pode observar que o volume medido do pulmão diminui.
Isto é devido ao fato de que o gás contido está sendo absorvido pela circulação pulmonar. Portanto, no organismo humano vivo, nunca haverá uma situação em que uma relação pressão-volume verdadeiramente estática possa ser registrada, e Harris recomenda o termo “quase-estático” para descrevê-los.
Complacência dinâmica: é a medida contínua da complacência pulmonar calculada em cada ponto, representando mudanças esquemáticas durante a respiração rítmica. Ela monitora a resistência elástica e das vias aéreas. A resistência das vias aéreas depende da viscosidade, densidade e comprimento e raio das vias aéreas.
Exceto pelo raio das vias aéreas, todas as outras variáveis são relativamente constantes. Assim, a resistência das vias aéreas pode ser fisiologicamente alterada por alterações no raio do brônquio das vias aéreas.
Em essência, é a mesma complacência, mas é medida durante a inspiração e expiração normais. A complacência dinâmica é sempre menor que a complacência estática. A razão disso é que a complacência dinâmica também incorpora resistência ao fluxo de ar, além da pressão usual da parede torácica e da pressão pulmonar.
Essa é a principal diferença entre a complacência estática e dinâmica. Existe resistência das vias aéreas que aumenta a pressão a cada volume, e isso depende do fluxo de gás. A resistência aumenta com o aumento do fluxo de ar, especialmente quando o fluxo fica turbulento.
Como tal, a contribuição da resistência das vias aéreas para a complacência dinâmica aumenta à medida que o fluxo de ar aumenta, o que, por sua vez, diminui a complacência.
A curva pressão-volume do sistema respiratório
A curva pressão-volume (PV) é uma ferramenta fisiológica proposta para fins de diagnóstico ou monitoramento durante a ventilação mecânica de pacientes com algum insulto pulmonar.
A redução da complacência medida pela curva PV e os diferentes pontos de inflexão na curva são considerados marcadores interessantes da gravidade e dos níveis de pressão de abertura e fechamento alveolar.
A curva é obtida insuflando lentamente o tórax, continuamente ou em uma série de pequenos passos. A curva PV é geralmente vista como consistindo em três segmentos separados por dois pontos de inflexão. O primeiro segmento, caracterizado por baixa complacência, é separado de uma parte mais linear da curva pelo ponto de inflexão inferior.
O segmento intermediário pode ser considerado linear e é usado para medir a complacência ‘linear’ entre o ponto de inflexão inferior e o ponto de inflexão superior. Além do ponto de inflexão superior, a curva PV tende a se achatar novamente.
Na figura 1 é ilustrada uma curva PV de um paciente.
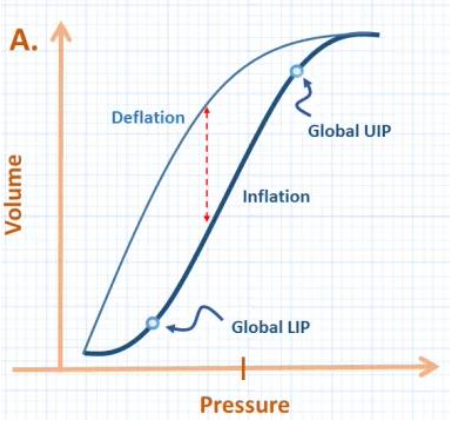
Na figura 1 podemos observar o ponto de inflexão inferior, este é o ponto crítico de abertura dos alvéolos. Algumas vezes, também é denominado como o ponto no qual a resistência das vias aéreas é superada. Em situações em que a resistência das vias aéreas é muito alta, esse ponto de inflexão é arrastado para a direita.
No entanto, enquanto houver fluxo de ar, haverá resistência e, portanto, a pressão total do sistema será afetada. Sendo assim, esse ponto representa, principalmente, a abertura e recrutamento alveolar. O rápido aumento inicial da pressão é um reflexo do recrutamento alveolar pois é preciso muita pressão para recrutar um alvéolo colapsado.
Nesta mesma figura 1, ainda podemos observar o ponto de inflexão superior. Tal ponto revela o momento em que o aumento da pressão das vias aéreas não aumenta mais o volume. Sendo, portanto, o momento de hiperdistensão alveolar. Na curva, graficamente, visualizamos a parte da curva em forma de bico, que se assemelha ao bico de um pinguim. Pode-se concluir que essa parte da curva representa uma pressão “desperdiçada”, já que não há aumento de volume extra.
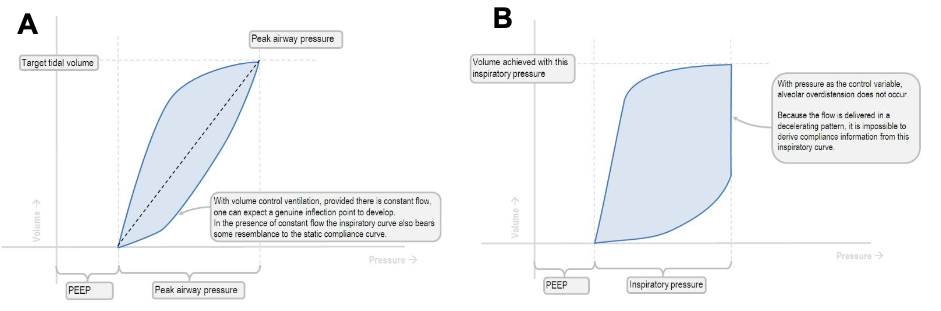
A figura 2 ilustra as diferenças entre as curvas PVs no modo VCV e no modo PCV. Sendo que, no modo PCV, não se espera extrair muitas informações acerca do recrutamento alveolar, uma vez que a pressão é fixa.
Alterações na complacência respiratória e sua influência na curva pressão-volume
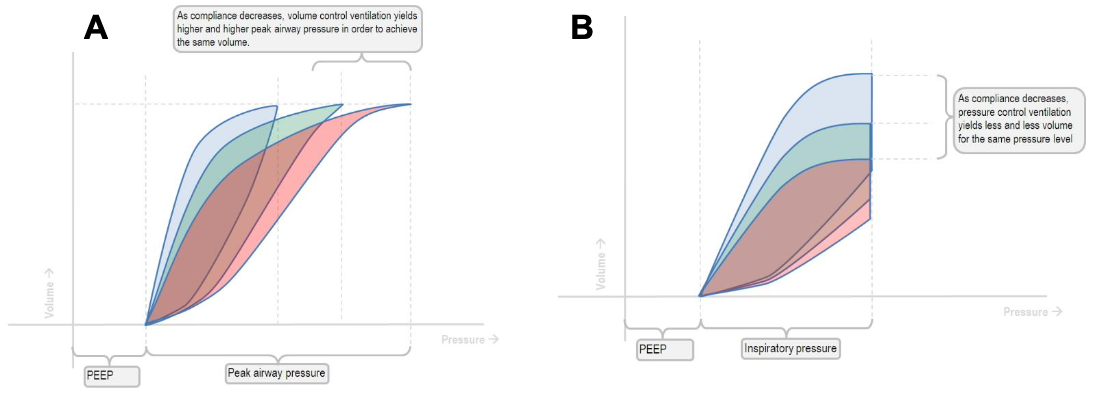
À medida que os pulmões se tornam cada vez menos complacentes, no modo VCV, pressões de pico de vias aéreas cada vez mais altas são geradas. Por fim, uma região “achatada” se desenvolverá, sinalizando hiperdistensão alveolar. Por outro lado, no modo PCV, a pressão permanece a mesma, mas o volume gerado diminui (Fig. 3).
Propriedades resistivas do sistema respiratório
Até o momento, lidamos com pressões relacionadas exclusivamente às propriedades elásticas do sistema respiratório, portanto, dependendo do volume de gás e da elastância de cada componente do sistema, isto é, pulmão e parede torácica. Os gradientes de pressão gerados por forças elásticas puras são estáticos e, portanto, independentes da existência de fluxo de ar.
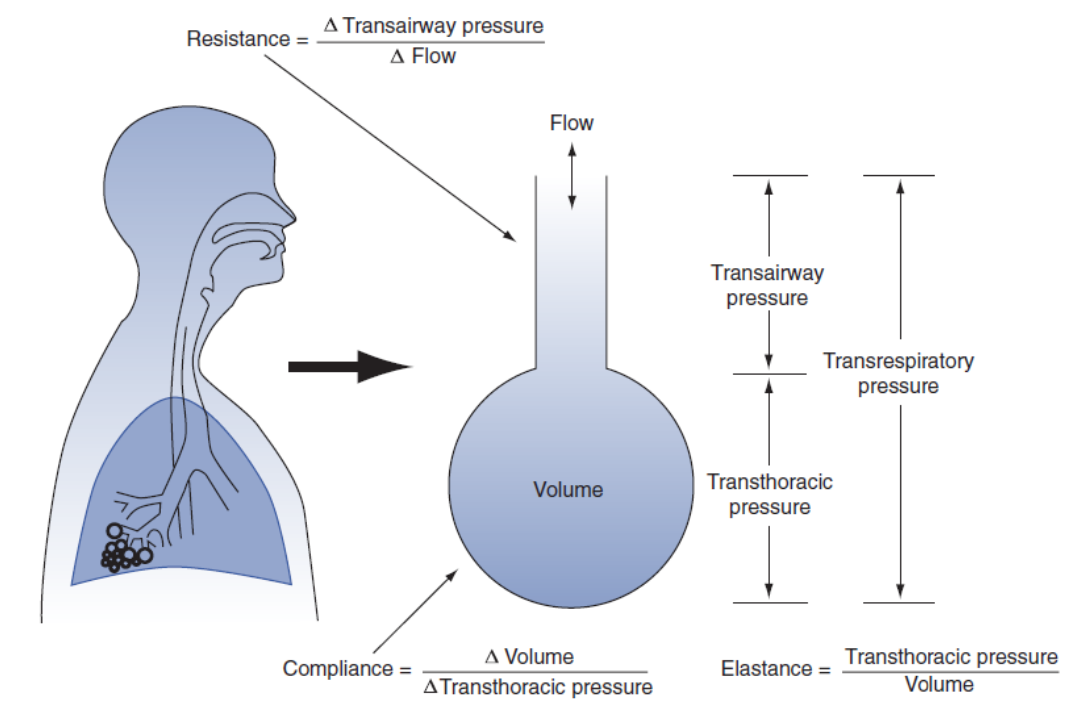
A resistência do sistema respiratório é uma combinação de resistência ao fluxo de gás nas vias aéreas e resistência à deformação dos tecidos do pulmão e da parede torácica.
Quando o sistema respiratório se move, a força motriz do sistema deve superar um elemento mecânico adicional além das propriedades elásticas: a resistência (R) ou a pressão resistiva (Pres). A resistência do sistema respiratório (Rsr) pode ser medida dividindo a Pres, rs pelo fluxo de ar:
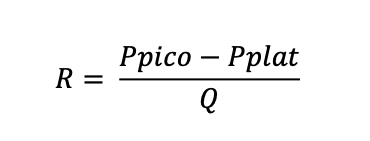
onde Ppico é a pressão de pico, a Pplat é a pressão de platô, após a pausa inspiratória, e Q é igual ao fluxo. Assim, R pode ser definida como a razão entre o gradiente de pressão necessário para mover o gás do ar ambiente para os alvéolos e o fluxo de ar.
Se o ar fluir em um tubo, há uma diferença de pressão (∆P) entre as duas extremidades do tubo. Esse gradiente de pressão dependerá do fluxo de ar e suas características, como o fluxo laminar e o fluxo turbulento.
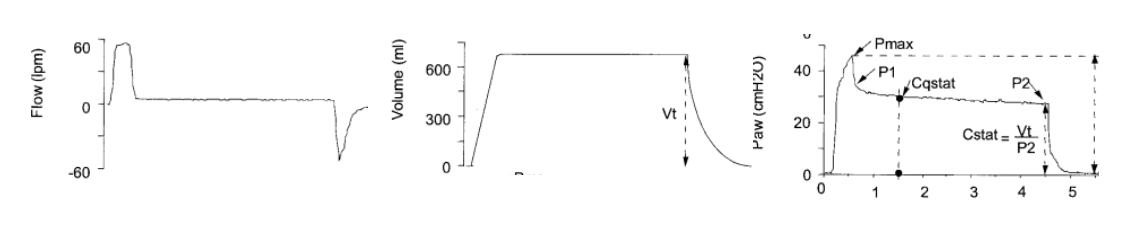
Muitos ventiladores modernos podem promover a manobra de oclusão rápida das vias aéreas no final da inspiração. Durante a pausa, o fluxo cai rapidamente para zero, o volume (VT) é brevemente preso dentro do pulmão, e a pressão estática das vias aéreas pode ser medida.
A forma de onda estática da pressão das vias aéreas apresenta uma curva característica, com a presença de um pico de pressão no final da inspiração (pico de pressão inspiratória [Ppico]), seguido de uma queda rápida após a oclusão (P1) e uma lenta até atingir um platô (P2).
A queda de pressão de PIP para P1 representa a pressão necessária para mover o fluxo inspiratório ao longo das vias aéreas sem interferência alveolar, representando assim a pressão dissipada pelas resistências dependentes do fluxo. P2 é a pressão estática do sistema respiratório (pressão de platô), que na ausência de fluxo é igual à pressão alveolar, que reflete a pressão elástica de todo o sistema respiratório (Fig. 4).
Interpretação de curvas em ventilação mecânica
1. Elastância
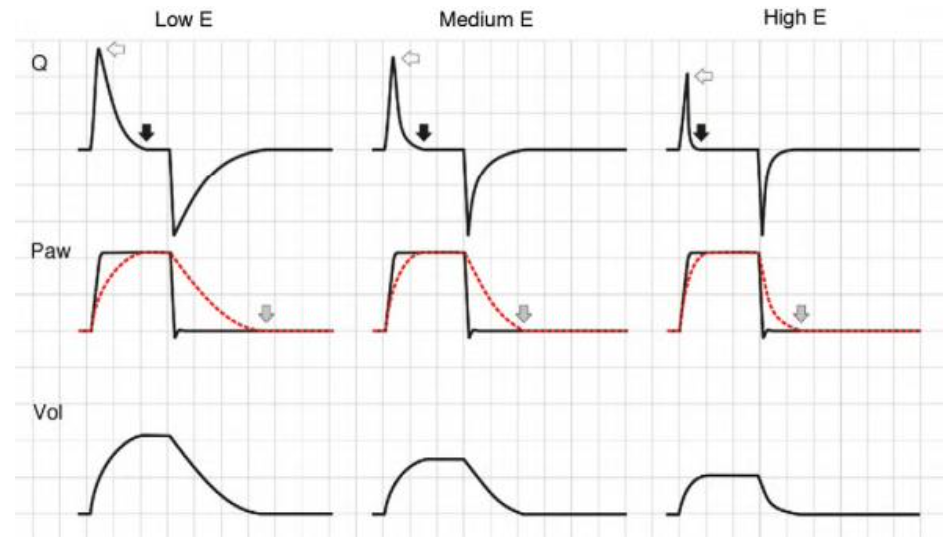
Os efeitos das alterações na elastância (E) nos traçados dependem do modo de ventilatório usado. No modo VCV, um aumento em E gera um aumento na pressão do platô. Durante a expiração, o aumento no gradiente de pressão entre Palv e Paw gera um incremento de fluxo que, por sua vez, reduz o tempo necessário para a expiração (Fig. 5).
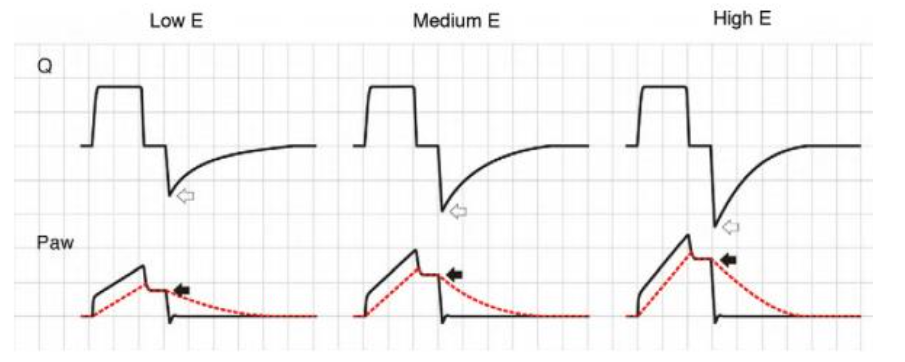
No modo PCV, um aumento em E faz o ventilador alcançar Paw mais rapidamente, fazendo com que o fluxo desacelera mais rapidamente, provocando uma “pausa inspiratória”, já que, neste momento, a pressão ajustada já foi alcançada, o fluxo inspiratório é zero, mas a fase inspiratória ainda não terminou.
Devido a E aumentada, o VT diminui. Durante a expiração, o aumento na pressão produz uma expiração mais rápida (Fig. 6).
2. Resistência
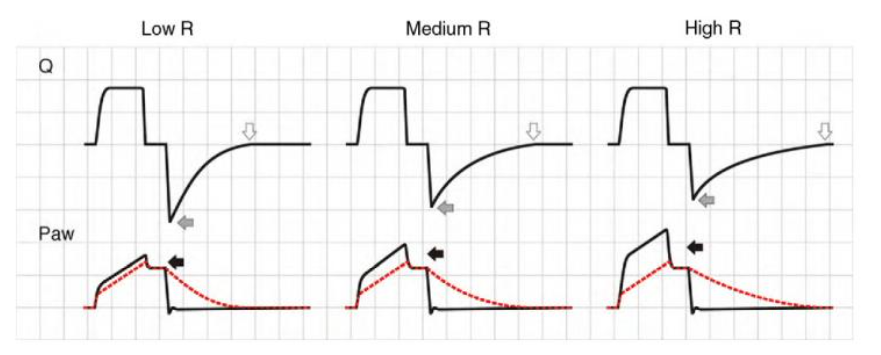
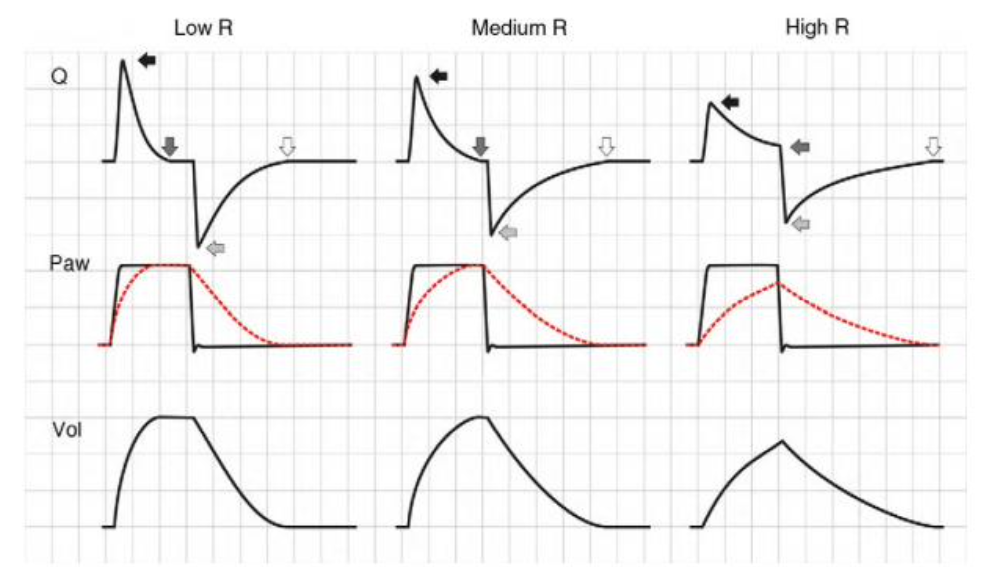
Mudanças na resistência (R) têm uma expressão muito diferente nas curvas de pressão, dependendo do modo de ventilação envolvidos, ou seja, VCV ou modos de pressão controlada (PCV e PSV).
No modo VCV, o gradiente de pressão entre o pico pressão e a pressão de platô aumenta paralelamente a R. Durante a expiração, o aumento da resistência gera uma queda no pico do fluxo expiratório.
Consequentemente, a expiração é prolongada, aumentando Te e o tempo necessário para que Palv seja igual aos níveis de Paw. Se esse aumento em R aumentar ainda mais, Te não será mais suficiente para o sistema respiratório retornar à CRF, o que acarretará aprisionamento de ar (auto-PEEP).
Quando a deflação pulmonar é incompleta, a pressão do platô começa a subir, porque a inspiração final o volume aumenta no próximo ciclo (Fig. 7).
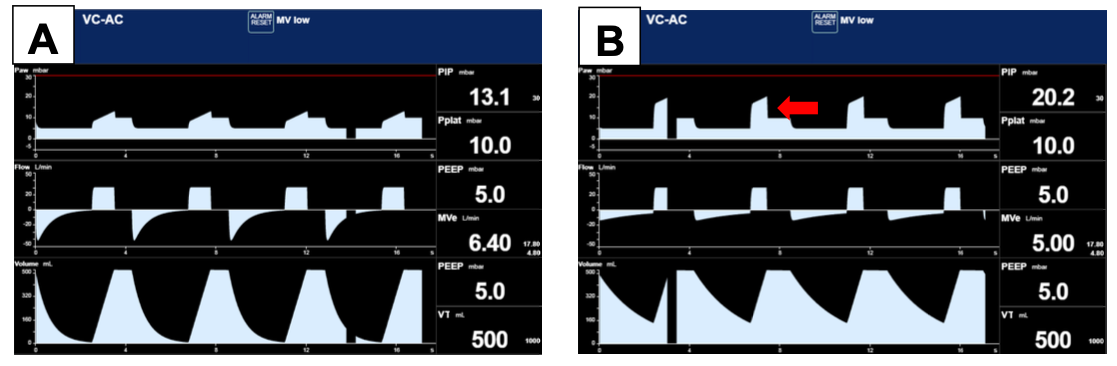
A fig.8 mostra o efeito do aumento da resistência em dois pacientes, um com a R normal, cerca de 6 cmH2O/L/s (painel A) e outro com a R aumentada (20 cmH2O/L/s) (painel B) em um simulador da Dräger.
Observe que, como se trata do modo VCV, o volume de 500 mL será entregue ao paciente independentemente de qualquer alteração mecânica, seja na resistência ou na elastância. No entanto, o aumento da resistência diminui o pico de fluxo expiratório, o que aumenta o tempo necessário para que o sistema atinja novamente a CRF.
Nota-se, na curva de pressão, que há aumento do pico de pressão (PIP) mas não da pressão de platô (Pplat), isso significa que o aumento observado na PIP se deve justamente ao aumento da pressão resistiva (seta vermelha), ou seja, a diferença entre a PIP e a Pplat.
Já no modo PCV, as alterações provocadas pelo aumento de R são bem diferentes. Durante a inspiração, conforme R aumenta, há uma redução do pico inspiratório, o tempo inspiratório é prolongado, e a pressão de platô diminui, caso a resistência seja muito elevada, a pressão alveolar não atinge a pressão de vias aéreas, causando a diminuição do volume corrente (Vt).
Na fase expiratória, observamos também uma redução do pico de fluxo expiratório e um tempo expiratório prolongado que pode levar ao surgimento de auto-PEEP (Fig. 9).
3. Auto-PEEP
A auto-PEEP é um fenômeno comum em pacientes sob ventilação mecânica com constantes de tempo expiratório prolongado, por exemplo, pacientes com Doença Pulmonar Obstrutiva Crônica (DPOC) ou asma grave aguda.
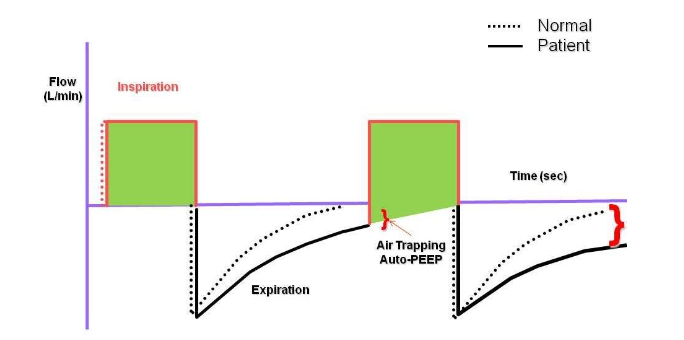
Por outro lado, é possível se induzir a presença de auto-PEEP mesmo em pacientes com pulmões sadios, simplesmente elevando-se a frequência respiratória de tal modo a abreviar o tempo expiratório tornando-o insuficiente para a saída do volume corrente garantindo o esvaziamento pulmonar até a CRF (HOLANDA). A auto-PEEP não é detectada pelo manômetro do ventilador. Pode-se suspeitar da presença de auto-PEEP pela persistência do fluxo expiratório ao final da expiração que não alcança o nível zero.
Para medir a auto-PEEP, deve-se realizar uma pausa expiratória, isso permite o equilíbrio entre a pressão alveolar com a pressão do ventilador mecânico.
Ao final da pausa expiratória, o ventilador exibirá o valor da PEEP intrínseca (PEEPi), caso esse valor seja o mesmo da PEEP ajustada, não há auto PEEP, caso o valor seja maior que o valor da PEEP ajustada, existe auto-PEEP, e o valor dela é a diferença da PEEP ajustada menos a PEEPi exibida pelo ventilador (GAMBÚS, HENDRICKX, 2020).
A figura 10 mostra a presença da auto-PEEP nas curvas de fluxo e pressão.
A equação do movimento
Uma abordagem que pode ser usada para entender a mecânica da respiração durante a ventilação mecânica envolve o uso de um modelo matemático baseado na equação do movimento.
A equação do movimento descreve a pressão ou força necessária para superar as propriedades elásticas e resistivas do sistema respiratório. Assim, tal equação apresenta as relações entre pressão, volume e fluxo durante uma respiração espontânea ou artificial.
A equação inclui três termos, a saber, PTR ou pressão transrespiratória; PE ou pressão transtorácica (pressão elástica); e PR ou pressão transaérea (pressão resistiva). A Fig. 10 utiliza um conduto de fluxo rígido acoplado a um compartimento elástico, desta forma é possível ver as relações entre as variáveis de forma simplificada.
Assim, a equação do movimento é descrita da seguinte forma:
𝑷𝑻𝑹 = 𝑷𝑬 + 𝑷𝑹
Como o PTR pode ser gerado pela contração dos músculos respiratórios ou pelo próprio ventilador, então
Pressão muscular + pressão do ventilador = pressão de recuo elástico + Pressão de resistência ao fluxo
Se considerarmos que
Pressão de recuo elástico = Elastância × Volume OU Volume / Complacência (V/C) e Pressão de resistência ao fluxo = Resistência × Fluxo = (Raw × Q)
Podemos reescrever a equação da seguinte maneira:
𝑷𝒎𝒖𝒔+𝑷𝒗𝒆𝒏𝒕=𝑽 +(𝑹𝒂𝒘𝑿𝑸) 𝑪
Pmus é a pressão gerada pelos músculos respiratórios (pressão muscular). Se esses músculos estão inativos, Pmus = 0 cm H2O, logo o ventilador deve fornecer toda a pressão necessária para conseguir uma inspiração.
Pvent, ou mais especificamente, PTR, nesta última situação, é a pressão total lida no manômetro do ventilador durante a inspiração.
Além disso, a presença de um dado nível de pressão “basal” ao final da expiração e logo antes do início da inspiração (PEEP) também contribui para a composição final da pressão na via aérea.
A equação do movimento pode ser reescrita na seguinte forma:
𝑷TR = 𝑽𝒐𝒍𝒖𝒎𝒆 + 𝑹𝒆𝒔𝒊𝒔𝒕ê𝒏𝒄𝒊𝒂 𝑿 𝑭𝒍𝒖𝒙𝒐 + 𝑷𝑬𝑬𝑷 𝑪𝒐𝒎𝒑𝒍𝒂𝒄ê𝒏𝒄𝒊𝒂
Conclusão
A energia necessária para produzir movimento (descrita como fluxo) pode ser alcançada pela contração dos músculos respiratórios (Pmus) durante uma respiração espontânea, ou pode ser gerado pelo ventilador (Pvent) durante uma respiração mecânica.
Nos dois casos, o quantidade de pressão que deve ser gerada para produzir o fluxo de gás nos pulmões depende das características físicas do sistema respiratório (isto é, elastância ou, mais especificamente, complacência dos pulmões e da parede torácica, mais a resistência das vias aéreas [Raw]).
Conheça como a mecânica respiratória e treinamento muscular respiratório são aliados no tratamento fisioterapêutico respiratório das patologias específicas.
Aprenda a realizar um atendimento específico a pacientes crônicos, bem como proporcionar a melhor intervenção associando exercícios respiratórios e TMR efetivo para promover uma reorganização biomecânica e aperfeiçoar a função muscular.
Clique aqui e baixe gratuitamente o e-book exclusivo do Grupo VOLL.
Referências Bibliográficas
BROCHARD, L. What is the pressure-volume curve? Critical Care. V. 10, no. 4, pág. 156-164. Ago. 2006.
CAIRO, J.M. Mechanical Ventilation. Physiological and Clinical Applications. 6a ed. Elsevier. 2016.
CARPIO, A.L.M., MORA, J.I. Ventilator Management. StatPearls Publishing. 2019.
CARVALHO, A.R., ZIN, W.A. Respiratory system dynamical mechanical properties: modeling in time and frequency domain. Biophys Rev. V. 3, no. 2, pág. 71-84. Jun 2011.
CLARKE, K.W., TRIM, C.M., HALL, L.W. Veterinary Anaesthesia. 11a ed. Elsevier. 2014. CORRENGER, E. et al. Interpretation of ventilator curves in patients with acute respiratory failure.
Medicina Intensiva. Vol. 36, no. 4, pág. 294-306, maio 2012.
DESAI, J.P., MOUSTARAH, F. Pulmonary Compliance. StatPearls Publishing. 2019.
GAMBÚS, P.L., HENDRICKX, J.F.A. Personalized Anaesthesia. Targeting Physiological Systems for Optimal Effect. 1a ed. Cambridge University Press. 2020.
HAMILTON MEDICAL. Measurement of AutoPEEP and total PEEP. 2018. Disponível em: <https://www.hamilton-medical.com/pt_BR/E-Learning-and-Education/Knowledge-Base/Knowledge- Base-Detail~2019-02-04~Measurement-of-AutoPEEP-and-total-PEEP~dd4c4ca2-feaf-44c8-a033- a0a250b29d4e~.html#DataTables_Table_0=od3> Acesso em: 29 de janeiro de 2020.
HOLANDA, M.A. Monitorização da Mecânica Respiratória durante a Ventilação Mecânica. Disponível em < https://xlung.net/manual-de-vm/monitorizacao-da-mecanica-respiratoria> Acesso em: 29 de janeiro de 2020.
KENNY, J.E. ICU Physiology in 1000 Words: The Respiratory System Pressure-Volume Curve. 2019. Disponível em: https://pulmccm.org/ards-review/icu-physiology-in-1000-words-the- respiratory-system-pressure-volume-curve/ Acesso em: 29 de janeiro de 2020.
LUCANGELO, U., BERNABÉ, F., BLANCH, L. Respiratory Mechanics Derived From Signals in the Ventilator Circuit. Respiratory Care. V. 50, no. 1, pág. 55-67. Jan 2005.
MARINI, J.J., DRIES, D.J. Critical Care Medicine. The Essentials and More. 5a ed. Wolters Kluwer Health. 2018.
MEDSCAPE. What are the differences between positive-pressure and negative-pressure ventilators for the treatment of respiratory failure?. 2018. Disponível em: <https://www.medscape.com/answers/167981-43897/what-are-the-differences-between-positive- pressure-and-negative-pressure-ventilators-for-the-treatment-of-respiratory-failure> Acesso em: 29 de janeiro de 2020.
YARSTEV, A. Pressure-volume loops in the presence of lung pathology. 2018. Disponível em: <https://derangedphysiology.com/main/cicm-primary-exam/required-reading/respiratory- system/Chapter%20555/pressure-volume-loops-presence> Acesso em: 29 de janeiro de 2020.
YARSTEV, A. Static, dynamic and specific compliance. 2019a. Disponível em:https://derangedphysiology.com/main/cicm-primary-exam/required-reading/respiratory- system/Chapter%20031/static-dynamic-and-specific-compliance> Acesso em: 29 de janeiro de 2020.
YARSTEV, A. Resistance of the respiratory system. 2019b. Disponível em: <https://derangedphysiology.com/main/cicm-primary-exam/required-reading/respiratory- system/Chapter%20035/resistance-respiratory-system> em: 29 de janeiro de 2020.




Muito bom mesmo obrigado pela ajuda de vocês
Conteúdo muito bom.