A meningite é uma das patologias que provoca alterações no líquor, resultando em um processo infeccioso nas meninges, podendo ter evolução aguda ou crônica e considerada um grave problema de saúde pública.
De acordo com o agente etiológico que atinge as meninges, as meningites podem ser de origem bacteriana, viral, fúngica ou parasitária.
A meningite está relacionada a várias complicações que podem resultar em danos irreversíveis no sistema nervoso central ou até mesmo levar o paciente a óbito.
O método de diagnóstico mais utilizado é o LCR (líquido cefalorraquidiano) desde o final do século XIX, o que contribuiu significativamente para uma confirmação da patologia e para uma conduta clínica muito mais eficiente.
O que é Meningite?
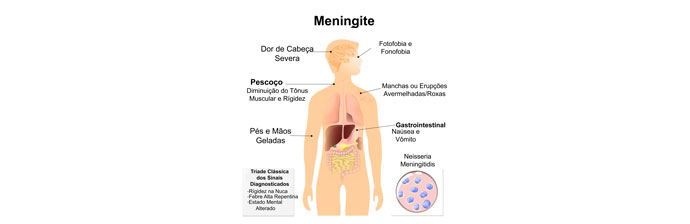
Meningite é o processo inflamatório que acomete o espaço subaracnóideo e leptomeninges por uma série de agentes infecciosos ou processos autoimunes, neoplásicos, inflamatórios ou medicamentosos. A etiologia infecciosa responde pela maioria dos casos, destacando-se um grande número de agentes bacterianos, virais, micobacterianos, fúngicos e parasitários.
A idade do hospedeiro, assim como a comorbidade, determina a maior probabilidade de agentes infecciosos específicos.
Exposições ocupacionais, recreacionais, traumas cranioencefálicos, viagens e contatos com animais aumentam o risco para determinados agentes etiológicos.
Epidemiologia
Devido ao alto potencial de transmissão interpessoal das meningites ocasionadas por agentes bacterianos como a Neisseria meninitidis e Haemophilus influenzae, os sistemas de notificação, busca ativa, assistência à saúde e prevenção devem estar funcionando de forma ativa para identificação de surtos e controles da doença.
Os Estados Unidos, de acordo com dados da Rede de Programas de Infecções Emergentes, apresentam incidência de meningites bacterianas confirmadas microbiologicamente em torno de 1,38 casos por 100.000 habitantes. A queda do índice se relaciona com a mudança do perfil microbiológico, destacando-se o S. pneumoniae como principal agente, responsável por 58% dos casos.
Porém, em algumas regiões, encontramos incidências muito elevadas com predomínio da N. meningitidis. Essas áreas com incidência elevadíssimas de meningite são regiões do continente africano que envolvem áreas da Etiópia até o Senegal, conhecidas como “cinturão da meningite”.
Geralmente, os países com baixos índices de desenvolvimento econômico e organização precária do sistema de saúde apresentam piores índices no controle da doença. Em eventos os quais ocorrem grande aglomeração humana, como as peregrinações à Meca, facilitam a transmissão interpessoal de agentes como o meningococo.
A possibilidade de transmissão de muitos agentes infecciosos por animais como aves, ratos, morcegos, mosquitos e carrapatos determinam a necessidade de um importante sistema de vigilância e controle de zoonoses.
Tipos de Meningite
Bacteriana
A meningite bacteriana é uma séria ameaça à saúde mundial, pois é responsável por aproximadamente 170.000 mortes por ano no mundo todo.
A bactéria responsável pelas meningites bacterianas varia com a idade e com a presença de condições predisponentes como infecção respiratória, traumatismo craniano, defeito anatômico nas meninges, alcoolismo e estados de imunodeficiência.
É uma emergência infecciosa com alta incidência em crianças, apresentando altas taxas de morbidade e letalidade, que atingem 100% se não houver tratamento, e mesmo com tratamento ideal as consequências podem ser graves.
Viral
As meningites virais são, a grosso modo, as infecções virais mais comuns no sistema nervoso central. Apesar de habitualmente utilizado como sinônimo de meningite viral, o termo meningite asséptica inclui outras etiologias como bactérias de difícil cultivo (v.g. Leptospira, Treponema, Mycoplasma) e parasitas (Toxoplasma) devendo, por este motivo, ser evitado.
As infecções virais das meninges apresentam-se muitas vezes como estados confusionais agudos.
As crianças e adultos são frequentemente afetados pela meningite viral, mas a doença é mais comum na infância.
Fisiopatologia
Bacteriana
Os agentes das meningites bacterianas variam bastante, de acordo com a idade do paciente, comorbidades, situação epidemiológica, vacinal e fatores de exposição ocupacional.
Recém-nascidos até 1 mês geralmente apresentam quadros por agentes relacionados ao canal de parto e flora vaginal da mãe. Dessa forma, são destacados:
- Streptococcus sp-Grupo B (coco Gram-positivo): cerca de 50% dos casos
- Escherichia coli (bacilo Gram-negativo)
- Listeria sp (bacilo Gram-positivo)
- Outros bacilos Gram-negativos e positivos
As crianças apresentam como principais agentes etiológicos as seguintes bactérias:
- Neisseria meningitidis (diplococo Gram-negativo)
- Streptococcus pneumoniae (coco Gram-positivo)
- Haemophilus influnezae (coco-bacilo Gram-negativo)
Em localidades nas quais o programa de vacinação realizou boas coberturas nesta faixa etária, observou-se redução significativa do número de casos de S.pneumoniae e H. influenzae.
Em adolescentes e adultos os principais agentes envolvidos são:
- Neisseria meningitidis (diplococo Gram-Negativo)
- Strpetococcus pnemoniae (coco Gram-Positivo).
Em idosos:
- Neisseria meningitidis (diplococo Gram-negativo)
- Streptococcus pneumoniae (coco Gram-positivo)
- Listeria minocytogenes (bacilo Gram-positivo)
Em todas as faixas etárias o meningococo se destaca como um dos principais agentes etiológicos, de transmissão respiratório interpessoal (gotículas), responsável muitas vezes por quadros extremamente graves e fatais, com manifestações sistêmicas (meningococcemia). O meningococo pode ser classificado em diversos sorogrupos, de acordo com a cápsula de polissacarídeo: A, B, C, D, X, Y, Z, W-135, H, K, L. Cerca de 5-15% da população está colonizada de forma assintomática pelo meningococo.
A Listeria minicytogenes é um bacilo Gram-positivo cuja forma de transmissão é alimentar, associada a um quadro subagudo de meningite, algumas vezes como romboencefalite, com maior incidência em indivíduos idosos e imunodeprimidos.
Geralmente, as meningites se desenvolvem por transmissão de gotículas respiratórias e posterior colonização da membrana mucosa da nasofaringe por bactérias encapsuladas.
A invasão do epitélio e a entrada para a corrente sanguínea são passos críticos na patogênese das meningites bacterianas. A defesa imunitária primária no epitélio da mucosa é a secreção de igA, que inibe a ligação das bactérias com as células hospedeiras. Os organismos patogênicos têm a capacidade de segregar as proteases IgA1, que clivam os anticorpos produzidos.
Dessa forma as bactérias conseguem atravessar o epitélio passando por entre as células, através do processo de endocitose ou por transporte através de células de mucosa. O risco de colonização da mucosa pode ser aumentado devido a danos no epitélio por substâncias irritantes, como o cigarro ou a presença de uma doença viral (Gripe A, por exemplo).
As bactérias possuem alta capacidade de evitar as defesas do corpo humano e se multiplicarem na corrente sanguínea, produzindo um alto nível de bacteremia para posterior invasão das meninges.
Essas bactérias adentram o espaço meníngeo por transcitose através da adesão das bactérias nas células endoteliais, por abertura das junções oclusivas intercelulares, por ruptura da barreira endotelial devido a um efeito citotóxico direto ou por transcitose através de leucócitos infectados.
As bactérias também podem atingir as meninges através de defeitos anatômicos do crânio ou de sítios parameníngeos, como os seios paranasais ou do ouvido médio.
O espaço subaracnóide apresenta uma defesa imunológica fraca, o que permite que as bactérias cresçam rapidamente no líquido cefalorraquidiano.
Viral
As meningites virais em crianças são ocasionadas por uma ampla variedade de enterovírus como o Coxsackie Vírus e Echovírus.
Indivíduos adultos geralmente apresentam meningite viral pelo herpes simplex 1 (HSV-1) ou 2 (HSV-2), além de enterovírus, vírus HIV (infecção aguda) e outros vírus com possível acometimento meníngeo como dengue, influenza, EBV, CMV, entre outros.
A patogênese das infecções virais pode ocorrer de três formas:
- Disseminação hematogênica de uma infecção viral sistêmica
- Propagação neuronal do vírus por transporte axonal
- Desmielinização pós-infecciosa autoimune
As mudanças patológicas da meningite viral consistem numa reação inflamatória meníngea mediada por linfócitos.
Manifestações clínicas
Bacteriana
As meningites bacterianas apresentam um curso extremamente rápido, com evolução desfavorável em horas ou poucos dias, na maioria das vezes seguindo o modelo de uma sepse grave.
Pode ocorrer edema cerebral, hidrocefalia e infarto cerebral.
A meningite bacteriana pode causar danos cerebrais, perda de audição ou dificuldades de aprendizagem em 10 a 20% dos sobreviventes.
O quadro clínico pode variar de acordo com o agente etiológico.
A erupção petequial é observada em 50-60% dos pacientes com meningite por N. meningitidis. Já os sinais de irritação meníngea são encontrados em 80% dos casos, mas geralmente estão ausentes em pacientes muito jovens e nos idosos.
Os sinais de irritação meníngea incluem rigidez na nuca em flexão passiva, dor ao movimento de flexão da coxa sobre a flexão do pescoço (sinal de Brudzinski), resistência à extensão passiva do joelho com o quadril fletido (sinal de Kernig) e dor provocada pela flexão da coxa sobre o quadril (sinal de Lasègue). Quando o nível de consciência se encontra alterado, varia de confusão leve ao coma. Sinais neurológicos focais, convulsão e paralisia de nervos cranianos podem ocorrer.
Em crianças, o quadro clínico apresenta um espectro variado que pode depender da idade e da duração da doença. Podem estar presentes sintomas inespecíficos, como manifestações respiratórias, mialgia, artralgia, taquicardia e hipotensão. As manifestações cutâneas comuns são petéquias, púrpuras e exantema maculopopular.
Em crianças maiores ocorre febre, prostração, anorexia, fotofobia, cefaleia, vômitos, bradicardia, aumento da pressão arterial, convulsões e alterações do nível consciência. Os sinais de irritação meníngea como rigidez na nuca, dor lombar, Sinal de Kerning e Brudzinsli estão presentes. Pode haver convulsões e os sinais focais ocorrem em 10 a 20% dos casos.
Viral
O quadro clínico das meningites virais, quando completo, não oferece grandes dúvidas diagnósticas.
Em um número significativo de casos os sinais e sintomas podem se manifestar de forma incompleta ou atípica, levando frequentemente a confusões.
O intervalo entre o início da sintomatologia sistêmica e o cortejo sintomático neurológico nas meningites virais varia de horas a dias, em geral não ultrapassando uma semana.
Na maioria dos casos o início da doença é súbito, caracterizado por uma tríade de sintomas de instalação aguda: dor de cabeça, febre e sinais de irritação meníngea (fotofobia, dor com o movimento dos olhos, rigidez na nuca e leve comprometimento da consciência).
A infecção viral sistêmica pode causar erupção cutânea, faringite, linfadenopatia, pleurite, cardite, icterícia, organomegalia, diarreia ou orquite, sendo que os resultados podem sugerir um agente etiológico específico.
Alguns agentes etiológicos podem se acompanhar de manifestações mais específicas como calafrios, tosse seca, exantema e dor abdominal. Outras queixas mais específicas podem estar presentes.
Os pacientes com meningites virais não aparentam uma doença tão grave quanto os com meningites bacterianas e isso pode ser de extrema importância na decisão terapêutica inicial.
As meningites virais, quando não apresentam componente de encefalite, geralmente não apresentam sintomas sistêmicos graves, com febre mais baixa e sintomas neurológicos predominantes.
Diagnóstico
O diagnóstico laboratorial é de grande importância epidemiológica, pois pode identificar o agente etiológico para uma correta profilaxia realizada pelo sistema de vigilância epidemiológica.
Os principais exames realizados para o diagnóstico de meningite bacteriana é o exame quimiocitológico do líquor, fundamental para o diagnóstico.
Bacteriana
A análise liquórica é realizada para celularidade (citometria e citologia), bioquímica (proteína, glicose), Gram e cultura, pesquisa de antígenos e reação em cadeia da polimerase (PCR).
O crescimento dos microrganismos nos diferentes meios de cultura fornece as primeiras informações para a sua identificação. É importante conhecer o potencial de crescimento de cada meio de cultura e adequar ao perfil bacteriano esperado. Os meios mais utilizados para a cultura do líquor são o agar-chocolate e o agar-sangue.
As hemoculturas são positivas em 80 a 90% dos casos, e a PCR do sangue, além do esfregaço das lesões de pele para Gram, auxilia o diagnóstico etiológico da meningite bacteriana.
Exames complementares como hemograma, bioquímica, proteína C reativa também são úteis no diagnóstico.
Uma causa de atraso no diagnóstico é a indicação de exames de imagem, como a tomografia computadorizada de crânio, antes da punção lombar.
Exames de imagem estão indicados como abordagem inicial quando houver contraindicações de punção lombar, que são:
- Evidências de hipertensão intracraniana (coma, hipertensão, bradicardia, edema de papila ou sinais focais como paralisia do 3º ou 6º pares)
- Comprometimento cardiopulmonar e/ou choque
- Infecção de pele no local da punção
- Trombocitopenia (relativa)
O tratamento empírico para meningite deve ser iniciado imediatamente após a coleta das hemoculturas e a punção lombar precisa ser feita assim que possível.
As alterações liquóricas com pleocitose e proteína elevada são suficientes para o diagnóstico. Quando há acidente de punção, encontramos alterações de celularidade e proteína, mas não de glicose, Gram e cultura.
O uso prévio de antibiótico altera o Gram e a cultura, que podem estar negativos, mas o diagnóstico de meningite bacteriana é presumível quando houver pleocitose, hiperproteinorraquia e hipoglicorraquia. A pesquisa de antígenos no sangue ou líquor deve ser utilizada.
A pesquisa de outros agentes para o diagnóstico diferencial muitas vezes é necessária. Outros exames como PCR, cultura viral, micobactérias e fungos, tinta da Índia e sorologia (VDRL, herpes) são úteis.
Viral
Para efetuar o diagnóstico das meningites virais deve-se proceder a punção lombar para análise do líquido cefalorraquidiano ou à recolha de sangue (hemograma).
Na meningite viral, a pressão do líquido cefalorraquidiano encontra-se normal ou aumentada. Observa-se um líquido límpido, uma pleocitose linfocítica ou monocítica, com contagem de células geralmente inferiores a 1000/ml. A pleocitose polimorfonuclear pode ocorrer no início da meningite viral, enquanto que os glóbulos vermelhos podem ser vistos na encefalite por Herpes Simples.
A concentração de proteínas está normal ou ligeiramente aumentada, geralmente 80-200 mg/dl. A porcentagem de glicose é geralmente normal, mas pode ficar reduzida na parotidite, herpes zoster, herpes simplex ou encefalite.
O hemograma pode mostrar uma contagem normal de células brancas, leucopenia ou leucocitose leve. A amilase frequentemente se encontra elevada por causa do vírus da parotidite.
A utilização da técnica PCR para análise e diagnóstico da meningite viral é bastante importante em laboratório. A técnica pode detectar 10 cópias de uma sequência de ácido nucleico, substituindo a cultura celular convencional, podendo detectar sorotipos de enterovírus não cultiváveis, cujos resultados são rapidamente disponíveis.
Quando efetuada em tempo útil, a PCR pode ser custo-efetiva, reduzindo investigações desnecessárias e aumentando a eficácia do tratamento.
Prognóstico
Bacteriana
Os fatores que podem afetar a recuperação da meningite bacteriana são a idade, o agente etiológico, os resultados laboratoriais do líquido cefalorraquidiano no momento do diagnóstico, incluindo a concentração de bactérias ou produtos bacterianos, a contagem de glóbulos brancos e a concentração de glicose e tempo de esterilização do líquido cefalorraquidiano após o início da terapia.
O aumento da mortalidade e das sequelas neurológicas tem sido associados com a diminuição do nível de consciência e as convulsões que ocorrem durante a hospitalização.
As convulsões focais ou de difícil controle implicam uma perturbação vascular subjacente, tais como trombose venosa ou infarto, estando associadas com epilepsia e outras sequelas neurológicas.
A sequela neurológica mais comum que ocorre nos pacientes de meningite bacteriana é a perda auditiva. Uma pequena perda de audição ocorre em 25 a 35% dos casos de meningite causada pelo agente etiológico S. pneumoniae e em 5 a 10% dos pacientes com infecção pelo agente H. influenzae e N. meningitidis.
Cerca de 10% das crianças acometidas pela meningite bacteriana desenvolvem dificuldades neuromotora e de aprendizagem, problemas de fala e de comportamento.
Viral
O prognóstico da meningite viral é bem melhor que o da meningite bacteriana, já que a maioria das pessoas se recupera completamente apenas com o tratamento dos sintomas, sem ficar com sequelas.
Prevenção das meningites
As meningites bacterianas podem ser prevenidas através das vacinas.
A imunização com as vacinas conjugadas de Haemophilus, pneumococos e meningococo tem tido um impacto significativo sobre a incidência de doenças invasivas em crianças.
Para o meningococo, existem dois tipos de vacinas:
- Polissacáridas – eficazes a partir dos 2 anos de idade e não induzem memória imunológica prolongada. Sua utilização é recomendada a viajantes para áreas hiperendêmicas e em situação de surto.
- Conjugadas – eficazes a partir dos 2 meses de idade e induzem memória imunológica prolongada.
No Brasil, as crianças recebem a primeira dose de vacina aos 3 meses, a segunda dose aos 5 meses e a dose de reforço aos 12 meses.
A vacina BCG protege contra as formas graves de tuberculose, como a meningite tuberculosa.
A prevenção das meningites virais, por Enterovírus e Vírus Herpes Simplex inclui essencialmente medidas de higiene pessoal, ambiental e alimentícia.
A vacina contra a parotidite é inicialmente administrada aos 12 meses e reforçada aos 15 meses. O vírus da parotidite pode provocar meningite uma semana antes ou duas semanas após um episódio de parotidite, por isso a importância da vacinação.
O papel do fisioterapeuta
A reabilitação fisioterapêutica resulta em melhora funcional importante e sempre deve ser empregada.
Durante a internação, técnicas de fisioterapia respiratória devem ser utilizadas para manter as vias áreas limpas e evitar complicações respiratórias. As manobras de expansão pulmonar, vibrocompressão e tapotagem podem ser utilizadas para mobilização de secreções. Caso o paciente esteja em ventilação mecânica, a aspiração deverá ser realizada para retirada das secreções. Em pacientes sem ventilação mecânica, o estímulo de tosse pode ser realizado.
Ainda no hospital durante a internação, a fisioterapia motora deve ser realizada para prevenção de complicações motoras. Exercícios de alongamentos, exercícios passivos e ativos podem ser utilizados, assim como a eletroestimulação elétrica funcional (FES).
A fisioterapia hospitalar atua diretamente para um melhor processo de reabilitação durante a internação, sendo fundamental na melhora do quadro do paciente e acelerando o processo de alta.
Caso o paciente apresente sequelas pós meningite, a fisioterapia neurológica deve ser iniciada o quanto antes para aproveitar a plasticidade neural com o objetivo de restaurar a funcionalidade do paciente para o mais próximo possível do normal.
O fisioterapeuta deve realizar uma avaliação completa para traçar o diagnóstico fisioterapêutico e estabelecer quais foram as sequelas da meningite para então traçar a conduta, utilizando os recursos fisioterapêuticos disponíveis para oferecer o melhor para o processo de reabilitação. O objetivo principal é promover ao paciente uma boa qualidade de vida e independência funcional.
Cuidados e restrições
Caso o indivíduo apresente quaisquer sintomas de meningite, ele deverá ser imediatamente levado para o hospital pois quanto antes o diagnóstico, maior será o sucesso do tratamento.
Durante a internação são necessários tomar os cuidados básicos para prevenir as complicações motoras, realizando cinesioterapia motora e posicionamento correto no leito, para prevenção de contraturas, deformidades e úlceras de decúbito, e fisioterapia respiratória para prevenção de complicações respiratórias.
Conclusão
A meningite é uma doença grave e de grande importância para a saúde pública.
A doença, se não tratada rapidamente, pode causar graves sequelas neurológicas e evoluir para óbito.
As meningites bacterianas são as mais graves, sendo a meningogócica, pela magnitude, gravidade e potencial de ocasionar surtos e epidemias, considerada a mais importante em termos de saúde pública.
Já as meningites virais são menos graves e podem se expressar através de surtos.
Um diagnóstico rápido pode oferecer um tratamento precoce, que traz mais chances de um tratamento completo com menos riscos de sequelas para o paciente.
A fisioterapia pode atuar no tratamento de pacientes com meningite tanto na parte hospitalar, durante o processo de internação, quanto na parte ambulatorial para tratamento das sequelas neurológicas, com o objetivo de oferecer uma melhor qualidade de vida e independência funcional.
Referências
-
AZEVEDO, L.C.P; TANIGUCHI, L.U.; LADEIRA, J.P. Medicina Intensiva – Abordagem Prática. 2ªed. São Paulo: Manole, 2015. 1103p.
-
MARTINS, C.S.H. Meningites Microbianas. 2013. 61 f. Dissertação (Mestrado em Ciências Farmacêuticas) – Universidade Fernando Pessoa, Porto. 2013.
-
ARAÚJO, A,Q,C. Aspectos clínicos das encefalites e meningites virais. Disponível em: http://www.luzimarteixeira.com.br/wp-content/uploads/2009/06/tapoio-encefalite-31.pdf>
-
BRICKS, L.F. Doenças meningocócicas – morbidade e epidemiologia nos últimos 20 anos: revisão. Pediatria, São Paulo, 24, n. 3/4, p. 122-131, 2002.
-
ROMANELLI, R.M.C et al. Etiologia e evolução das meningites bacterianas em centro de pediatria. Jornal de Pediatria, Rio de Janeiro, 77, n. 1, p. 24-30, 2002.
-
SZTAJNBOK, D.C.N. Meningite bacteriana aguda. Revista de Pediatria SOPERJ, Rio de Janeiro, 13, n. 2, p. 72-76, 2012.
-
AURIEMA, A.E; PEREIRA, B.F.M; SANTANA, P.S. Atuação da fisioterapia em um paciente com quadro agudo de meningoencefalite bacteriana. Disponível em: < http://www.novafisio.com.br/atuacao-da-fisioterapia-em-um-paciente-com-quadro-agudo-de-meningomieloencefalite-bacteriana/>




Texto bastante completo.