A fisioterapia hospitalar é uma das áreas de atuação da fisioterapia que atua diretamente no tratamento de pacientes hospitalares na enfermaria, unidade de terapia semi-intensiva e unidade de terapia intensiva.
O fisioterapeuta hospitalar atua no atendimento de pacientes internados para prevenir complicações respiratórias, neurológicas e motoras.
Objetivos da fisioterapia hospitalar
É necessário fazer uma avaliação minuciosa em cada paciente para que o fisioterapeuta possa traçar os objetivos específicos de acordo com cada caso. Porém, de uma forma geral, a fisioterapia hospitalar possui os seguintes objetivos:
Objetivos Gerais
Os objetivos gerais da fisioterapia hospitalar são prevenir as possíveis complicações motoras e respiratórias originadas durante o processo de internação do paciente no hospital.
Objetivos Específicos
- Tratar e prevenir atrofias musculares
- Tratar e prevenir contraturas e deformidades
- Tratar e prevenir linfedemas
- Tratar e prevenir úlceras de decúbito
- Tratar e prevenir complicações respiratórias
- Controlar a dor
- Prevenir complicações da síndrome do imobilismo
- Auxiliar no processo de desmame da ventilação mecânica
- Auxiliar no processo de desmame da ventilação mecânica não invasiva
- Auxiliar no processo de desmame da oxigenoterapia
- Acelerar o processo de alta para evitar infecções hospitalares
- Promover uma melhor qualidade de vida em pacientes em cuidados paliativos
Anatomia e fisiologia cardiorrespiratória
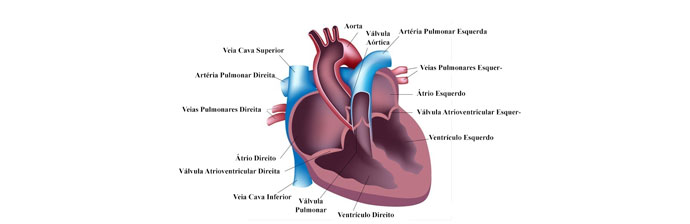
Sistema cardiovascular
O coração localiza-se à esquerda na cavidade torácica, acima do músculo diafragma. Ele tem o tamanho aproximado de um punho fechado e pesa aproximadamente 300 gramas.
O coração é envolvido por um saco membranáceo denominado pericárdio, no qual contém um líquido que lubrifica o coração chamado fluido pericárdico.
O coração gera uma força que expele um grande fluxo de sangue pelas artérias, por isso suas paredes consistem primariamente em músculo.
A parede do coração é formada por três camadas:
- Epicárdio – camada externa de tecido conjuntivo
- Miocárdio – camada média de músculo cardíaco
- Endocárdio – camada interna de células epiteliais
O bombeamento de sangue pelo coração é feito pela contração e relaxamento rítmicos do miocárdio. Quando o músculo da parede do átrio ou ventrículo se contrai, a parede se move para dentro e comprime o sangue contido na câmara. Essa compressão aumenta a pressão no interior da câmara e o sangue sai. Quando o músculo relaxa a câmara se expande e se enche novamente de sangue.
É importante que o sangue flua pelo coração em uma direção única. Para isso, o coração possui quatro valvas que mantém o fluxo do sangue na direção adequada dentro do coração e entre o coração e as artérias aorta e tronco pulmonar.
O átrio e o ventrículo de cada lado são separados pelas valvas atrioventriculares, que permitem o fluxo do sangue do átrio para o ventrículo mas não na direção oposta.
Já entre o ventrículo e as artérias se localizam mas duas valvas: valva da aorta, entre o ventrículo esquerdo e a aorta e a valva pulmonar, entre ventrículo direito e tronco pulmonar. A função dessas valvas é semelhante as das valvas atrioventriculares, que é manter o fluxo anterógrado e impedir o fluxo retrógrado.
O sistema cardiovascular consiste em três componentes: coração – que bombeia o sangue pelos vasos sanguíneos, vasos sanguíneos – dutos por onde o sangue flui e sangue – líquido que transporta substâncias para as células.
Sistema respiratório
Os principais órgãos do sistema respiratório são os pulmões, localizados na caixa torácica.
O pulmão direito é dividido em três lobos e o esquerdo em dois.
O ar entra e sai dos pulmões através das vias aéreas superiores e de uma rede de tubos que formam um sistema de passagem de ar chamados de vias aéreas inferiores.
O ar entra pela cavidade nasal e/ou cavidade oral e chega até a faringe. Essas regiões fazem parte das vias aéreas superiores. A partir daí o ar adentra através da laringe e pulmões, consideradas as vias aéreas inferiores.
As vias aéreas inferiores podem ser divididas em duas partes:
-
Zona condutora
Inicia-se na laringe, um tubo aberto por cartilagem, protegido por uma aba de tecido denominada epiglote que impede que alimentos entrem nas vias aéreas inferiores. É na laringe que as cordas vocais estão localizadas.
Após a laringe encontra-se a traqueia, um tubo de aproximadamente 10cm de comprimento e 2,5cm de diâmetro.
Após entrar na cavidade torácica a traqueia se divide nos brônquios principais esquerdo e direito que conduzem o ar para cada pulmão.
No interior de cada pulmão os brônquios se dividem em tubos menores, os brônquios secundários (lobares). Cada brônquio lobar se divide em brônquios terciários (segmentares), que vão se dividindo em brônquios cada vez menores, ocorrendo aproximadamente de 20 a 23 graus de ramificação. Quando os túbulos atingem menos de 1mm de diâmetro são chamados de bronquíolos.
-
Zona respiratória
É o local onde ocorrem as trocas gasosas.
Depois do local onde os bronquíolos terminais da zona condutora se ramificam é onde começa a zona respiratória.
As primeiras estruturas da zona respiratórias são os bronquíolos respiratórios, que terminam nos ductos alveolares, que levam aos alvéolos.
Os alvéolos são estruturas primárias nas quais ocorre as trocas gasosas. Geralmente são organizados em grupos chamados sacos alveolares.
Fisiologia cardiorrespiratória
O sistema cardiovascular consiste em duas divisões:
- Circuito pulmonar – vasos sanguíneos que conectam os pulmões ao coração.
- Circuito sistêmico – vasos sanguíneos que conectam o coração ao resto do corpo.
Os circuitos pulmonar e sistêmico possuem redes de capilares chamadas de leitos capilares, onde ocorrem a troca de nutrientes e gases.
Nos capilares pulmonares o O2 se move do ar para o sangue, enquanto o CO2 sai do sangue. O sangue que sai dos pulmões rico em oxigênio chama-se sangue oxigenado ou arterial.
Os leitos capilares do circuito sistêmico se localizam em todos os órgãos e tecidos, que consomem O2 e geram CO2.
Enquanto o sangue percorre os capilares sistêmicos, o O2 passa das hemácias do sangue para as células e o CO2 sai das células para o sangue. O sangue que deixa os capilares sistêmicos chama-se desoxigenado ou venoso.
Este é o caminho do fluxo sanguíneo partindo do ventrículo esquerdo:
- O ventrículo esquerdo bombeia sangue oxigenado em direção à aorta, levando o sangue para todos os tecidos através dos leitos capilares;
- O sangue torna-se desoxigenado e volta ao coração através das veias cavas para o átrio direito;
- O sangue desoxigenado parte do átrio direito para o ventrículo direito;
- O ventrículo direito bombeia o sangue para o pulmão através do tronco pulmonar. O tronco pulmonar se ramifica em artérias pulmonares (únicas artérias do corpo que conduzem sangue desoxigenado);
- O pulmão realiza a troca gasosa e transforma o sangue desoxigenado em sangue oxigenado;
- O sangue agora oxigenado sai dos pulmões e vai ao átrio esquerdo através das veias pulmonares (únicas veias do corpo que conduzem sangue oxigenado);
- O átrio esquerdo bombeia o sangue oxigenado para o ventrículo esquerdo;
- O processo começa novamente.
Fisioterapia Hospitalar – avaliação e planejamento do tratamento fisioterapêutico
Anamnese
Inicialmente é necessário realizar uma anamnese, que é uma investigação que busca relembrar tudo o que está relacionado à doença e ao paciente. Os itens que fazem parte de uma anamnese são:
- Queixa principal (QP) – o motivo pelo qual o paciente procurou ajuda;
- História da doença atual (HDA) – tudo o que é relacionado a doença atual: início, como começou, sintomas e evolução;
- Histórico médico pregresso (HMP) – informações sobre todas as outras doenças que o paciente já teve, mesmo que não estejam ligados à doença atual;
- Histórico – todas as informações a respeito do paciente: ocupação, onde trabalha, onde reside, se ingere bebida alcóolica, se fuma, se utiliza algum tipo de droga, se realiza atividade física e se faz uso de algum medicamento.
Exame físico
Após a anamnese inicia-se o exame físico onde se é avaliado os sinais e sintomas abaixo:
- Frequência cardíaca
- Frequência respiratória
- Pressão Arterial
- Saturação de O2
- Coloração da pele
- Temperatura da pele
- Se apresenta coriza ou algum tipo de sangramento nasal
- Vômitos
- Dor no peito
- Cefaleia
- Fadiga
- Tremor
- Espasmo
- Fasciculação
- Outros
Inspeção
Após o exame físico é realizada a inspeção de tórax para se observar os movimentos respiratórios e os tipos de tórax, que são:
- Tórax globoso ou tonel
O eixo anteroposterior é igual ou maior que o transversal, sendo que o normal seria o contrário.
Comum em patologias que resultam em obstrução do fluxo aéreo como enfisema pulmonar, asma crônica e bronquiectasia.
- Tórax em peito de pombo ou quilha de navio
Possui acentuada protusão do osso esterno, podendo ser congênito ou adquirido.
- Tórax em peito escarvado ou carinado
Possui uma depressão na qual os arcos costais anteriores se projetam mais anteriormente que o esterno.
Palpação
Através do exame de palpação do tórax é possível verificar a presença de edema e enfisema subcutâneo. Também é possível avaliar a expansibilidade torácica e pesquisa do frêmito.
Ausculta pulmonar
Utilizado para detectar os sons normais e patológicos dos pulmões e vias áreas.
Os sons normais são:
- Som traqueal
- Respiração brônquica
- Murmúrio vesicular
Já os sons anormais e que indicam uma possível condição patológica são:
- Cornagem: estreitamento de vias áreas superiores;
- Roncos: acúmulo de secreção;
- Sibilos: resistência da saída do ar em vias áreas estreitas (broncoespasmo);
- Estertores: presença de líquido na região pulmonar
Planejamento do tratamento fisioterapêutico
O planejamento do tratamento é realizado de acordo com os objetivos traçados pelo fisioterapeuta e da queixa principal do paciente, caso ele esteja consciente e tenha informado qual sua principal preocupação.
A partir daí o fisioterapeuta realiza um planejamento do que será feito em cada sessão durante os dias de internação, levando em consideração que esses objetivos precisam ser de curto prazo e que devem ser cumpridos antes da alta do paciente.
Na grande maioria dos serviços hospitalares a fisioterapia é realizada duas vezes ao dia. O fisioterapeuta então planeja o que será feito em cada uma dessas sessões, a fim de que uma complete a outra e o objetivo proposto seja alcançado com mais facilidade.
Após cada sessão é necessário preencher a ficha de evolução com tudo o que foi realizado e com todos os parâmetros que foram alterados, para que seja possível acompanhar o processo de reabilitação do paciente e também para que os outros profissionais que irão tratar desse mesmo paciente saibam o que está sendo feito durante o tratamento.
Protocolo de atendimento na fisioterapia hospitalar
Cada hospital possui um protocolo específico de fisioterapia hospitalar, que pode variar em diversos tópicos. Porém todos eles possuem sempre os mesmos objetivos: prevenir complicações motoras e respiratórias do paciente internado.
O protocolo também varia de acordo com a doença que o paciente apresenta. Geralmente os hospitais possuem protocolos específicos como: pós-cirúrgico, insuficiência cardíaca, neurológicos, ortopédicos, pediátricos, UTI e UTI neonatal.
Exemplo de Protocolo de Reabilitação Fase Hospitalar para Insuficiência Cardíaca do Hospital Albert Einstein:
1 – Ventilação Não Invasiva – CPAP ou Bipap
2 – Fisioterapia Respiratória – Cinesioterapia respiratória
3 – Fisioterapia Motora – Exercícios de fortalecimento e alongamento muscular
4 – Treinamento muscular respiratório;
5 – Orientações para exercícios em casa após alta hospitalar
Tipos de fisioterapia hospitalar
Pediatria e Neonatologia
Os objetivos da fisioterapia hospitalar na pediatria e neonatologia consiste em prevenir as complicações respiratórias e motoras.
Os objetivos da fisioterapia respiratória são prevenir e reduzir as consequências da obstrução por secreções como hiperinsuflações e atelectasias, distribuição inadequada da ventilação, alteração da relação ventilação-perfusão e aumento do trabalho respiratório.
Para isso o fisioterapeuta pode utilizar técnicas de drenagem postural, manobras de higiene brônquica, tosse assistida e aspiração caso necessário.
Para trabalhar a força dos músculos respiratórios, exercícios de fortalecimento com incentivadores como o Respiron podem ser indicados. Técnicas de reexpansão pulmonar podem ser utilizados para aumentar as capacidades pulmonares, aumentar a força muscular dos músculos respiratórios e reverter processos de atelectasias.
Já na fisioterapia motora o fisioterapeuta precisa detectar e compreender qualquer alteração do desenvolvimento motor infantil para prevenir e minimizar eventuais deficiências. A intervenção precoce (hospitalar) deve respeitar a ordem cronológica das fases do desenvolvimento motor para que o fisioterapeuta saiba reconhecer quando há desvios de normalidade.
Além disso, é importante manter a criança em um posicionamento adequado com mudança de decúbito a cada duas horas para prevenção de contraturas musculares e úlceras de decúbito.
Recém-nascidos prematuros precisam de estímulos precoces que promovam a auto-organização, com o objetivo de promover o input sensorial e de proteger o bebê do excesso de estimulação, graduando os estímulos de acordo com o desenvolvimento adaptativo do neonato.
Intervenção fisioterapêutica no paciente neurológico
O fisioterapeuta é responsável pela avaliação do estado motor e funcional do paciente, por prescrição de órteses e dispositivos auxiliares de marcha. O fisioterapeuta hospitalar também é responsável por encaminhar o paciente para os atendimentos de fisioterapia após a alta e hidroterapia.
A frequência das terapias nos pacientes em internação para reabilitação física deve ser intensificada para que objetivos de curto e médio prazo possam ser alcançados em um menor tempo possível de internação, considerando o momento favorável da neuroplasticidade.
A reabilitação deve começar precocemente para evitar maiores falhas no processo de reorganização e resgatar padrões de comportamentos mais próximos da normalidade.
É necessário intensificar a terapia na fase inicial em que a plasticidade é efetivamente mais intensa. Para isso, é indicado que a fisioterapia seja realizada no mínimo duas vezes ao dia, respeitando intervalos de descanso físico e/ou cognitivo.
O fisioterapeuta deverá explorar os recursos terapêuticos e eleger a conduta mais adequada para cada objetivo e demanda o paciente, que inclui: cinesioterapia clássica, cinesioterapia não clássica (FNP, Frenkel, integração sensorial), mecanoterapia, fisioterapia respiratória, terapias manuais, massoterapia, termoterapia e eletroterapia.
O desejo funcional do paciente e de seus cuidadores deve ser respeitado, levando em consideração o tipo e extensão da lesão, idade, peso, cognição, adesão e motivação ao tratamento. É importante lembrar que se trata de um desejo funcional que deverá ser concluído até a alta do paciente, em um curto prazo. O objetivo poderá não ser atingido caso haja alguma intercorrência clínica.
Intervenção fisioterapêutica nos pacientes oncológicos e cuidados paliativos
Em um paciente oncológico que está em cuidado paliativo o fisioterapeuta deve realizar uma avaliação abrangente em que se observa sintomas como: dor, linfedema, dispneia, fadiga, alterações neurológicas e etc.
Atenta-se para que fatores importantes não passem desapercebidos e que limitações funcionais não influenciem na tomada de decisões. O fisioterapeuta deve ouvir as queixas e as necessidades do paciente, discute o caso clínico com a equipe multidisciplinar responsável e traça uma conduta terapêutica, esclarecendo todas as ações a serem desenvolvidas junto à família.
O objetivo da fisioterapia no tratamento de pacientes oncológicos e cuidados paliativos é oferecer, através de uma abordagem multiprofissional:
- Alívio da dor
- Alívio do sofrimento
- Alívio de sintomas estressantes
- Oferecer suporte para que os pacientes vivam o mais ativamente possível
- Oferecer uma melhor qualidade de vida, dignidade e conforto
- Oferecer suporte aos familiares na assistência do paciente, no enfrentamento da doença e no luto
A dor no câncer é provavelmente o sintoma mais angustiante e que apresenta a maior diminuição da capacidade funcional e deterioração da qualidade vida do paciente. Para controlar essa dor, o fisioterapeuta pode utilizar técnicas como: eletroterapia, terapias manuais, termoterapia, cinesioterapia, técnicas de relaxamento e posicionamento adequado.
Porém é importante lembrar que a termoterapia superficial é contraindicada quando aplicada diretamente nas áreas de tumor maligno e deve ser evitada nas áreas desprovidas de sensação térmica, áreas se insuficiência vascular, dos tecidos lesados ou infectados e radioterapia localizada.
A síndrome do imobilismo e desuso muscular podem ser agravados pela quimioterapia, radioterapia, metástases ósseas ou medicamentos prescritos pelo médico. Nesse caso, o fisioterapeuta pode prescrever exercícios para os principais grupos musculares, levando em consideração o estágio que o paciente se encontra.
O posicionamento adequado e a mudança de decúbito devem ser realizados para a prevenção de escaras e contraturas.
Em pacientes que apresentem linfedema, o fisioterapeuta pode utilizar de técnicas como a Terapia Física Complexa ou Terapia Complexa Descongestiva (Linfoterapia) que é um tratamento específico para essas situações que envolve cuidados com a pele, drenagem linfática manual, enfaixamento compressivo funcional, contenção elástica e cinesioterapia.
Alguns pacientes oncológicos podem apresentar fadiga e a fisioterapia pode atuar diretamente nesses casos prescrevendo exercícios aeróbicos, pois estudos mostraram bons resultados na redução de fadiga através de exercícios aeróbicos. Porém, se inadequado, deixa de ser um benefício e se torna um risco, por isso é necessária uma boa avaliação multiprofissional para saber se esse tipo de conduta é ou não indicada para o paciente em questão.
Para o controle da náusea técnicas como acupuntura e TENS possuem bons efeitos na diminuição dos sintomas.
A fisioterapia age ainda na prevenção de complicações respiratórias que podem originar da evolução do quadro da doença oncológica e também de complicações neurológicas originadas de doenças que atingem o sistema nervoso.
Intervenção fisioterapêutica em pacientes ortopédicos no âmbito hospitalar
A intervenção fisioterapêutica ortopédica varia de acordo com o tipo de lesão do paciente. De uma maneira geral, os objetivos da fisioterapia no paciente ortopédico no ambiente hospitalar são:
- Restaurar e manter a ADM completa;
- Melhorar e restaurar a força muscular;
- Diminuir a dor;
- Prevenir e/ou reduzir edemas;
- Manter a representação cortical do segmento;
- Manter a função do sistema nervoso;
- Manter a função respiratória.
Para conseguir esses objetivos o fisioterapeuta pode utilizar recursos como: termoterapia, eletroterapia, recursos manuais e cinesioterapia.
Nas fases agudas e no pós-operatório, em que exercícios ativos são contraindicados, exercícios passivos e isométricos podem ser realizados para manutenção da força muscular do membro acometido. Os exercícios ativos e resistidos vão sendo adicionados na terapia de acordo com a evolução do paciente.
Técnicas de posicionamento devem ser realizadas para evitar contraturas e úlceras de decúbito.
A fisioterapia respiratória deve ser indicada para prevenção de complicações respiratórias pela internação ou ventilação mecânica caso ou paciente esteja na UTI.
Técnicas de fisioterapia hospitalar
Intervenção fisioterapêutica no paciente queimado
A fisioterapia tem uma grande importância no tratamento de pacientes queimados, pois atua em todas as consequências da queimadura, não apenas nas complicações motoras e respiratórias, mas também contribui para o bem biopsicossocial dos indivíduos, tendo excelentes resultados na recuperação do paciente.
É importante que a intervenção aconteça de maneira precoce, para que os resultados de funcionalidade, cicatrização e restauração da saúde física e emocional dos pacientes sejam alcançados.
As condutas fisioterapêuticas para o paciente queimado são:
- Correto posicionamento no leito
Para prevenção de deformidades, pois previne a ocorrência de fibrose e rigidez articular. É necessária a mudança constante de decúbito para prevenir flictenas, úlceras por pressão e edemas.
- Cinesioterapia
Exercícios de mobilização ativos e passivos para preservar os movimentos do membro queimado e manter a função de deslizamento dos tendões, amplitude de movimento e força muscular.
A movimentação deve ser iniciada assim que o paciente apresentar condições clínicas necessárias para o processo de reabilitação. Se o paciente estiver sedado e impossibilitado de realizar exercícios, os movimentos passivos devem ser realizados.
- Sedestação e deambulação
A sedestação e deambulação devem ser realizadas o mais cedo possível, assim como o treino de marcha, devendo ser interrompidos apenas quando há presença de enxerto de pele.
- Fisioterapia respiratória
As complicações respiratórias no paciente queimado são numerosas, por isso a atuação do fisioterapeuta deve ser precoce e contínua a fim de evitar complicações.
O fisioterapeuta deve realizar manobras de higiene brônquica, reexpansão pulmonar e suporte ventilatório caso seja necessário.
É necessário monitorar e ajustar os parâmetros ventilatórios obedecendo uma estratégia protetora de ventilação e adequar o paciente a decúbitos e procedimentos que favoreçam a função respiratória.
- Laser terapêutico
O laser terapêutico é capaz de promover um processo cicatricial mais rápido e de melhor qualidade. A maioria dos estudos revela que a terapia com laser acelera a proliferação de células, aumenta a vascularização e melhora a organização do colágeno.
O laser é um excelente recurso que tem a capacidade de induzir uma cicatrização rápida, sendo um recurso valioso para o paciente queimado.
Intervenção fisioterapêutica em unidades de terapia intensiva e semi-intensiva
A fisioterapia nas unidades de terapia intensiva e semi-intensiva tem como objetivo prevenir complicações respiratórias que podem ocorrer pelo uso da ventilação mecânica ou pelo imobilismo. Para evitar essas complicações o fisioterapeuta entra com uma conduta de fisioterapia respiratória que tem como objetivo:
- Otimizar a função respiratória para facilitar as trocas gasosas e adequar a relação ventilação-perfusão;
- Adequar o suporte respiratório;
- Prevenir e tratar complicações pulmonares;
- Manter a permeabilidade das vias aéreas
- Favorecer o desmame da ventilação mecânica e da oxigenoterapia
Para conseguir esses objetivos o fisioterapeuta utiliza as técnicas de higiene brônquica, tosse assistida (ou aspiração caso o paciente esteja intubado), manobras de reexpansão torácica e treino de músculos respiratórios.
Já na parte motora, os objetivos da fisioterapia são:
- Manter força muscular
- Manter amplitude de movimento
- Prevenir contraturas
- Prevenir úlceras de decúbito
- Prevenir complicações da síndrome do imobilismo
Para esses objetivos, o fisioterapeuta pode utilizar exercícios passivos para quando o paciente estiver sedado e exercícios ativos para quando o paciente estiver consciente para treino de fortalecimento muscular.
Recursos como eletroterapia e termoterapia podem ser utilizados como adjuvantes para fortalecimento muscular (FES) e diminuição da dor (TENS e ultrassom) caso essa seja uma queixa do paciente.
É necessário manter um bom posicionamento do paciente no leito para prevenir contraturas musculares e mudanças de decúbito devem ser realizadas para prevenção de escaras.
Como montar um plano de fisioterapia hospitalar para o seu paciente
Primeiramente é necessária uma avaliação completa para analisar qual a queixa principal do paciente, que pode ter sido dita diretamente por ele ou pode ter sido identificada pelo fisioterapeuta (caso ele esteja sedado).
A partir daí a conduta é traçada, visando sempre o alcance dos objetivos em curto prazo antes de alta do paciente.
Exercícios para complicações musculoesqueléticas
1 – Exercício passivo de membros inferiores
Paciente em decúbito dorsal, com membros inferiores apoiados em um travesseiro ou cunha.
Realizar movimentos circulares na articulação do quadril para ambos os sentidos.
Em seguida, realizar flexão e extensão de joelhos. Por fim, realizar movimentos de flexão e extensão de tornozelo e movimentos de circundução na articulação do tornozelo.
2 – Exercício ativo para membros superiores
Paciente em decúbito dorsal no leito com membros superiores apoiados na cama.
Solicitar inicialmente flexão de cotovelo e logo em seguida solicitar flexão de ombro.
OBS: O número de repetições deverá ser estipulado de acordo com a condição clínica do paciente, levando em consideração o grau de força muscular que o paciente possui no momento da avaliação.
Exercícios para complicações cardiorrespiratórias
1 – Exercício para reexpansão pulmonar
Paciente sentado no leito, com as costas apoiadas e mão na região abdominal.
Solicitar ao paciente que realize uma inspiração profunda pelo nariz, utilizando o músculo diafragma. Para isso, ele deve direcionar o ar para sua barriga e levantar a região onde sua mão está apoiada.
Em seguida, solicitar uma expiração completa.
2 – Treino de músculos respiratórios
Paciente sentado com as costas apoiadas.
Entregar um aparelho Respiron e solicitar que realize uma inspiração no tubo com a intenção de fazer com que as 3 bolinhas azuis permaneçam no ar.
O aparelho possui ajuste de níveis e o fisioterapeuta pode ir dificultando o exercício de acordo com a evolução do paciente.
Exercícios para complicações neurológicas
1 – Mobilização passiva para membros superiores
Paciente em decúbito dorsal com membros superiores apoiados na cama.
Realizar movimentos em todas os planos nas articulações de ombro, cotovelo, mãos e dedos.
2 – Alongamentos
Os alongamentos gerais servem para manter a amplitude de movimento e também para adequação do tônus, por isso são muito indicados para pacientes neurológicos.
Eles devem ser feitos de forma global, em toda a musculatura do paciente, com ênfase na região acometida.
Cuidados especiais que devem ser tomados durante o tratamento fisioterapêutico hospitalar
Durante o tratamento fisioterapêutico são necessários tomar alguns cuidados especiais para manutenção da saúde e integridade física do paciente e do fisioterapeuta, para prevenir riscos de infecções e complicações hospitalares. São eles:
- Permanecer de jaleco dentro das áreas hospitalares e sempre retirá-lo quando for sair do hospital;
- Lavar as mãos antes e depois de cada atendimento;
- Utilizar luvas descartáveis e trocá-las após cada atendimento;
- Utilizar máscaras descartáveis;
- Mulheres devem manter os cabelos presos;
- Tomar cuidado com as sondas vesical e de alimentação na hora da realização da fisioterapia;
- Na UTI, utilizar avental e touca descartável;
- Utilizar óculos de proteção durante os processos de aspiração.
Trabalho e especialização na fisioterapia hospitalar
A área de fisioterapia hospitalar é um dos setores que mais cresce no país, já que a cada dia que passa essa especialidade é reconhecida como sendo de grande importância para a manutenção da saúde dos pacientes internados no setor ambulatorial e na unidade de terapia intensiva.
As técnicas e os procedimentos fisioterápicos auxiliam para reduzir o tempo de permanência do paciente da UTI e para acelerar a alta do paciente do hospital.
A fisioterapia age ainda no manuseio da assistência na ventilação mecânica invasiva e não invasiva, para evitar escaras de decúbito, para prevenir atrofia muscular, síndrome do imobilismo e o contato prolongado com bactérias resistentes, sendo o motivo mais comum do aumento do tempo de internação do paciente crítico na UTI.
Toda essa importância vem sendo reconhecida e por isso o papel do fisioterapeuta no setor hospitalar vem sendo cada vez mais importante.
Todo hospital necessita de fisioterapeutas, por isso a fisioterapia hospitalar é atualmente uma área que possui grande empregabilidade.
Para trabalhar nesse setor é necessário que o fisioterapeuta realize cursos de extensão na área de Fisioterapia Hospitalar ou Fisioterapia em UTI. Caso o fisioterapeuta queira trabalhar especificamente com crianças, é necessário realizar cursos de extensão específicos como Fisioterapia em UTI Pediátrica ou UTI Neonatal.
Profissionais envolvidos na fisioterapia hospitalar
Hospitais sempre trabalham em grandes equipes multidisciplinares e cada profissional deve trabalhar dentro de suas responsabilidades sem invadir a área profissional do outro.
Na fisioterapia hospitalar os profissionais envolvidos são os médicos, enfermeiros (chefes, técnicos e auxiliares), nutricionistas, fonoaudiológicos, dentistas, terapeutas ocupacionais e claro, os fisioterapeutas.
EXTRA – Quanto ganha um fisioterapeuta hospitalar – salário
O salário de um fisioterapeuta hospitalar pode variar bastante e depende de uma série de fatores: região de trabalho, tipo de hospital (particular ou público), tipo de contratação (CLT, autônomo ou terceirizado) e quantidade de horas trabalhadas por semana.
Porém, a média salarial de um fisioterapeuta hospitalar no Brasil é de R$2.307,00.
Conclusão
A presença de um fisioterapeuta 24 horas por dia nas enfermarias, unidades de terapias intensivas e semi-intensivas é indispensável para, junto com uma equipe multidisciplinar, oferecer inúmeros benefícios tanto para a saúde do paciente como para o bom funcionamento do serviço hospitalar, já que as pesquisas comprovam que as técnicas fisioterapêuticas contribuem efetivamente para um melhor processo de reabilitação do paciente e de uma diminuição do tempo de internação.
A área vem crescendo a cada dia e as novas tecnologias aliadas aos novos conhecimentos técnicos oferecem ao fisioterapeuta um grande leque de possibilidades terapêuticas para reabilitar seus pacientes das mais diversas patologias de forma rápida e eficaz.
Para isso é preciso que o profissional se especialize na área hospitalar e continue com um processo de educação contínua para estar sempre atualizado das novas pesquisas e avanços tecnológicos da saúde.
Bibliografia
-
CAVALHEIRO, L.V.; GOBBI, F.C.M. Manuais de Especialização – Fisioterapia Hospitalar. 1ªed. São Paulo: Manole, 2012. 481p.
-
ASSIS, D.R. Condutas Práticas em Fisioterapia Neurológica. 1ªed. São Paulo: Manole, 2012. 619p.
-
STANFIELD, C.L. Fisiologia Humana. 5ªed. São Paulo: Pearson, 2014. 893p.
-
ARRAIS, R. C. S. Atuação da fisioterapia nos cuidados paliativos oncológicos. Disponível em: < http://sotamig.org.br/wp-content/uploads/2016/01/trab_03.pdf> Acesso: 09/05/2017.
-
OLIVEIRA, T, M, O et al. Fisioterapia em grande queimado: relato de caso de centro de tratamento de queimados na Amazônia brasileira. Revista Brasileira de Queimaduras, Goiás, 14, n. 4, p. 285-289, 2015.
-
FERREIRA, T, C, R et al. Abordagem Fisioterapêutica em queimados: revisão sistemática. Revista da Universidade do Vale do Rio Verde, Três Corações, Minas Gerais, 12, n. 2, p. 821-830, 2014.
-
ANDRADE, G, A; LIMA, C. F; ALBUQUERQUE, A.K.B. Efeito do laser terapêutico no processo de cicatrização das queimaduras: uma revisão bibliográfica. Revista Brasileira de Queimaduras, Goiás, 9, n. 1, p. 21-30, 2010.
-
ALVES, A.N. A importância da atuação do fisioterapeuta no ambiente hospitalar. Ensaios e Ciência: Ciências Biológicas, Agrárias e da Saúde, Goiás, 16, n. 6, p. 173-184, 2012.
-
BORGES, V.M et al. Fisioterapia motora em pacientes adultos em terapia intensiva. Revista Brasileira de Medicina Intensiva, São Paulo, 21, n. 4, p. 446-452, 2009.




Boa noite. Excelente material. Estou em Minas Gerais e gostaria de informações sobre especialização em Fisioterapia Hospitalar. Trabalho em prefeitura, consultório e home Care sem experiência na área hospitalar. Obrigado.