A Dermatomiosite, também chamada de Dermatopolimiosite, é uma patologia crônica que se caracteriza pelo acometimento inflamatório da pele e dos músculos.
A proporção mulher:homem é de 2:1, podendo aparecer em qualquer idade, mas ocorrem, geralmente, a partir de 40 a 60 anos, ou em crianças entre as idades de 5 a 15 anos. A causa parece ter relação com uma reação autoimune ao tecido muscular em pessoas geneticamente suscetíveis, assim como possíveis eventos desencadeantes, que incluem miosite viral e malignidade, dentre outros.
A doença se manifesta com fraqueza sistêmica, sensibilidade e atrofia posterior, comumente nos músculos proximais das cinturas escapular e pélvica, podendo incluir envolvimento visceral e até malignidade.
O tratamento da Dermatomiosite tem como objetivos controlar a patologia, prevenir e tratar as complicações como contraturas, osteoporose, calcificações, melhorar déficits funcionais, e proporcionar o retorno as atividades de vida diária.
Assim a fisioterapia vai ser importante na realização dos programas de reabilitação com a finalidade de reduzir a inabilidade dos pacientes, atuando de forma precoce desde o início da doença.
O que é Dermatomiosite?
A Dermatomiosite é caracterizada por uma doença inflamatória crônica, de caráter multissistêmico e idiopático, que envolve inicialmente os músculos e a pele, podendo levar ao comprometimento dos outros órgãos, e consequentemente gerar limitação funcional e na qualidade de vida do paciente.
Qual é a fisiopatologia da Dermatomiosite?
A Dermatomiosite apresenta depósitos de complexos C5b-9 de ataque às membranas na junção dermoepidérmica e em vasos da derme, envolvendo uma microvasculopatia mediada por complemento. O mecanismo humoral é a base da microangiopatia muscular, com células CD4, células B, depósitos de imunoglobulinas e complemento.
Observa-se que as alterações capilares precedem outras alterações das fibras musculares, estando o endotélio capilar no centro da resposta auto-imune, assim ocorre uma ativação endotelial pelas citocinas pró-inflamatórias que transformam o potencial antitrombótico em pró-trombótico.
A imunidade celular vai ser ativada através da apoptose.
No infiltrado inflamatório dos músculos estão presentes a interleucina 1 (que presente nas células endoteliais capilares indica a lesão vascular primária como patogênese da doença) e o fator de necrose tumoral.
Observa-se que a radiação ultravioleta vai induzir a apoptose e a translocação de auto-antígenos pela formação de bolhas nas membranas plasmáticas e a exposição de corpos apoptóticos ao sistema imune, gerando respostas mediadas por células T e anticorpos.
Quais são as causas da Dermatomiosite?
Como causas da Dermatomiosite são consideradas as associações com:
- Antígenos de histocompatibilidade HLA;
- Infecções virais, como influenza A, hepatite B, Coxsackie, Picornavírus, Echovírus, HIV e HTLV; e protozoários, como o Toxoplasma gondii;
- Algumas drogas, como penicilina, anti-inflamatórios não esteróides, corticóides, álcool, zidovudina, antimaláricos e estatinas, mas a suspensão da droga causadora nem sempre gera a remissão dos sintomas;
- Implante de silicone (mas ainda é suspeito);
- Alterações imunológicas em pessoas geneticamente predispostas tendo início através do uso de drogas, agentes infecciosos e malignidade;
- A condição familiar é rara.
Ainda observa-se o agravamento de lesões musculares e cutâneas causado pelo sol, e estudos apontam como provável causa de Dermatomiosite a radiação ultravioleta B.
Classificação
Johan e Peter (1975) classificaram a Dermatomiosite em:
- Dermatomiosite Primária Idiopática (DMPI);
- Dermatomiosite Juvenil (DMJ);
- Dermatomiosite Associada à Neoplasias (DMN);
- Dermatomiosite Associada à Doença do Tecido Conjuntivo (DMDC);
- Dermatomiosite Amiopática (DMA).
Principais sinais e sintomas
Conforme a classificação da Dermatomiosite são observados nos pacientes os seguintes sinais e sintomas:
Dermatomiosite Primária Idiopática (DMPI)
Apresenta lesões geralmente precedidas de fadiga, mal-estar, artralgias, cefaleia e febre, por tempo variável, seguido de manifestações cutâneas isoladas ou associadas às musculares.
As lesões cutâneas se apresentam como:
- – sinal de Gottron e pápulas de Gottron;
- Eritema violáceo sobre uma placa atrófica na articulações interfalangeanas ou metacarpofalangeanas, cotovelos ou joelhos;
- heliotropo;
- mácula eritemo-vinhosa e edematosa na região da pálpebra superior;
- sinal de Köenig (eritema periungueal);
- sinal da manicure (telangectasias periungueais);
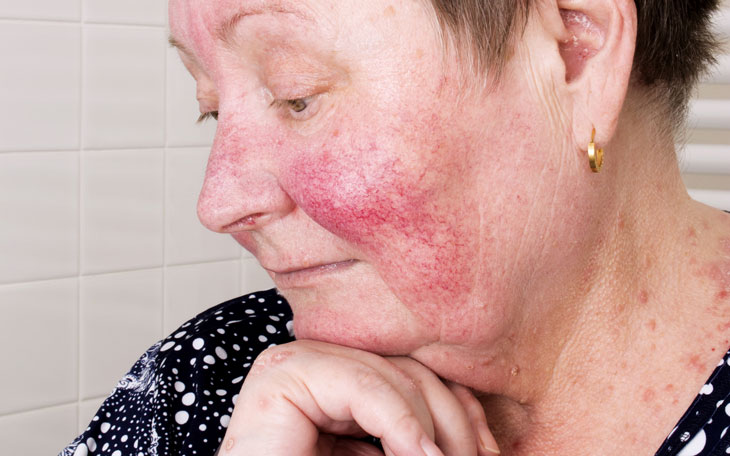
- nas áreas fotoexpostas como face, ombros, braços, V do decote ou dorso, podem apresentar sinal do xale (máculas eritematosas) e fotossensibilidade (1/3 dos casos);
- mãos de mecânico (ceratose, rachaduras, descamação e fissuras hiperpigmentadas não pruriginosas nas palmas das mãos como se estivessem sujas com graxa);
- vasculite leucociticlástica, paniculite e urticária;
- poiquilodermia vascular atrofiante (poiquilodermatomiosite) e calcinose.
O quadro muscular, normalmente se apresenta de forma simétrica acentuando-se progressivamente, tendo suas primeiras manifestações na cintura escapular, e inclui:
- perda da força proximal (principalmente em tríceps e quadríceps);
- disfagia (15 a 50% dos pacientes) e disfonia, secundários ao envolvimento dos músculos faríngeos ou da musculatura proximal do esôfago;
- mialgias (1/2 dos pacientes);
- artrite (não erosiva e nem deformante).
Outros achados podem incluir perfuração do septo nasal, eritrodermia, líquen plano, doença de Degos, telangectasias gengivais, paniculite, formação de vésico-bolhas, erupção pustulosa de joelhos e cotovelos, edema facial, ictiose adquirida, vasculite, dermatite herpetiforme, penfigóide bolhoso, urticária, eritema centrífugo flagelado (lesões raras, com eritema linear semelhante a listras de zebra).
Dermatomiosite Juvenil (DMJ)
As manifestações cutâneas são semelhantes às que ocorrem na Dermatomiosite Primária Idiopática, porém com incidência maior de calcinose cutânea (30 a 70% dos pacientes). Também com frequência apresenta vasculites sistêmicas podendo evoluir para encefalopatia.
Dermatomiosite associada à Neoplasias (DMN)
Este tipo quando associada a neoplasias pode ter início e evolução mais agudos, com as manifestações cutâneas precoces e intensas, com a presença de necrose. Notam-se que as manifestações musculares podem surgir mais tardiamente, porém com uma progressão rápida, caráter mais grave, e resistência ao tratamento com corticóides.
A vasculite leucocitoclástica pode ser o indício de neoplasia associada à Dermatomiosite.
Dermatomiosite associada à Doença do Tecido Conjuntivo (DMDC)
Apresentam queixas como mialgias e fraqueza muscular, podendo ocorrer artrite, fenômeno de Raynaud e esclerodactilia.
Dermatomiosite Amiopática (DMA)
Neste tipo ocorrem as lesões cutâneas típicas como na Dermatomiosite Primária Idiopática, mas sem os sintomas ou alterações laboratoriais que evidenciem o envolvimento muscular.
Muitos pacientes referem, fadiga, prurido, letargia, artralgias e fotossensibilidade, sendo que alguns não apresentam miosite clínica ou laboratorial; outros têm queixas clínicas musculares mas sem alterações laboratoriais e ainda alguns apresentam alterações laboratoriais sutis mas sem sintomas clínicos.
Diagnóstico
Boham e Peter (1975), definiram como critérios para a diagnóstico da Dermatomiosite a presença de:
- perda da força muscular simétrica e proximal com ou sem disfagia ou alterações da musculatura respiratória;
- elevações das enzimas musculares séricas, especialmente da creatinofosfoquinase (CPK), da aldolase, das transaminases e da desidrogenase lática (DHL);
- eletromiografia com unidades de potenciais motores polifásicos de pequena amplitude e curta duração. Fibrilações, ondas pontiagudas positivas, aumento da irritabilidade após inserção de agulha. Descargas espontâneas fora de padrão e de alta frequência;
- exame anatomopatológico de biópsia muscular com anormalidades como degeneração, regeneração, necrose, fagocitose e infiltrado mononuclear intersticial;
- alterações cutâneas típicas: sinal e pápulas de Gottron, heliotropo, eritema violáceo descamativo simétrico em ombros, joelhos, maléolos, dorso e tronco.Sendo que a patologia é considerada “possível” com a existência de dois dos cinco critérios, “provável” quando existem três critérios, e “definida” quando há a presença de quatro critérios.
Diferença entre Dermatomiosite e Polimiosite
Tanto a Dermatomiosite com a Polimiosite são doenças auto-imunes classificadas como miopatias inflamatórias idiopáticas, ou seja, inflamação das fibras musculares de causa desconhecida.
Mas a Dermatomiosite vai se diferenciar da Polimiosite pelo acometimento cutâneo que ocorre na Dermatomiosite, como as pápulas de Gottron, o sinal de Gottron, o heliótropo, as manchas ou placas eritematosas desencadeadas por fotoexposição, e as “mãos de mecânico”.
O paciente com Polimiosite na fase aguda vai apresentar dor e sensibilidade à pressão nos músculos afetados, que inclusive à palpação apresentam, muitas vezes, uma consistência anormal parecendo estarem edemaciados ou exageradamente flácidos., também podem estar rígidos e contraturados. Com a evolução da doença ocorre uma atrofia que vai atingir principalmente os grupos musculares mais afetados pelo processo inflamatório, com uma distribuição preferencialmente proximal, mas essas atrofias, porém, têm a particularidade de atingirem outros músculos que habitualmente não são interessados nos processos distróficos.
Numa fase aguda é difícil o diagnóstico diferencial entre a Polimiosite e a Dermatomiosite. Isso ocorre porque o quadro clínico geral é idêntico em ambas patologias, com importante repercussão geral constituída por hipertermia, incremento da velocidade de sedimentação, mau estado geral, podendo evoluir em muitas situações para a morte.
A dermatomiosite se diferencia da polimiosite pelo acompanhamento de lesões cutâneas; entretanto, a análise dos casos mais recentes de Polimiosite leva a crer que em quase todas as formas agudas desta doença existem também lesões cutâneas. Sendo assim, pode-se dizer que entre Polimiosite aguda e Dermatomiosite não há praticamente uma diferenciação, porque as lesões cutâneas são muito frequentes nas formas agudas de Polimiosite e quando elas predominam a doença pode legitimamente tomar o nome de Dermatomiosite; só que na sua essência porém trata-se do mesmo processo patológico.
A Polimiosite na sua forma crônica apresenta, de forma geral, duas características fundamentais: a primeira é a ausência das lesões cutâneas que ocorrem nas Polimiosites; e a segunda é a menor intensidade dos fenômenos inflamatórios e, em contrapartida, a maior intensidade das atrofias. O que mais é observado na Polimiosite crônica é o quadro de amiotrofia mais ou menos difuso pelo qual a doença se manifesta.
Envolvimento muscular
Na parte muscular ocorre a perda de força proximal, de forma simétrica, comumente em tríceps e quadríceps, com caráter subagudo se acentuando progressivamente.
Numa fase tardia podem ocorrer lordose e atrofia muscular, mas sem a modificação dos reflexos tendíneos.
Ainda observam-se disfagia, disfonia e fadiga (decorrentes ao comprometimento da musculatura flexora da nuca e faríngea), mialgias, e disfagia (distal ou proximal).
Alterações em pele, mucosas e fâneros
São observadas alterações como: pápulas de Gottron (lesões violáceas nos cotovelos, joelhos, e articulações interfalangeanas e metacarpofalangeanas); sinal de Gottron (eritema violáceo sobre a placa atrófica nos cotovelos, joelhos, e articulações interfalangeanas e metacarpofalangeanas); telangectasias periungueais; distrofias cuticulares; mácula eritêmato-vinhosa e edematosa na região periorbital, nas pálpebras superiores (heliotropo); máculas eritêmato-poiquilodérmicas ou Sinal do Xale (nos ombros, braços, V do decote ou dorso); fotossensibilidade (em um terço dos casos); envolvimento do couro cabeludo (em 82% dos casos); alopecia; mãos de mecânico (descamação, fissuras, ceratose e hiperpigmentação simétricas e não pruriginosas nas palmas; formação de vésico-bolhas; erupção pustulosa de cotovelos e joelhos; telangiectasias gengivais; eritema centrífugo flagelado (lesões raras, com eritema linear semelhante a listras de zebra); dermatite herpetiforme; e urticária.
Tubo digestivo
Em relação ao sistema gastrointestinal observam-se incontinência fecal, alterações no peristaltismo, disfagia, refluxo esofágico, dismotilidade, podendo haver complicações como hemorragia, pseudo-obstrução, perfuração e pneumatose cística intestinal.
Aparelho cardiovascular
As alterações cardíacas podem ocorrer em 40 a 50% dos pacientes, sendo fatores de prognóstico ruim. Podendo haver insuficiência cardíaca, derrame, tamponamento pericárdico, arritmais, pericardite, miocardite, e endomiocardiofibrose.
Vasculites
Observa-se que as vasculites e vasculopatias são frequentes na Dermatomiosite, principalmente em pele e mucosas.
As lesões que indicam pior prognóstico são as viscerais, que podem ocorrer no trato gastrointestinal, vesícula biliar, útero, vagina, testículo, sistema nervoso central e periférico e retina.
Aparelho respiratório
Em relação ao aparelho respiratório o paciente pode desenvolver complicações pulmonares decorrentes do seu estado físico como aspiração e hipoventilação, ou secundárias ao tratamento como infecções oportunistas e reações a drogas (por exemplo pneumonite por metotrexato. A doença pulmonar intersticial é a afecção mais grave, afetando 40 a 60% dos casos, ocorrendo principalmente em pacientes com anticorpos anti-sintetases.
Podem ainda haver no aparelho respiratório derrame pleural, fibrose, proteinose alveolar pulmonar, hipertensão pulmonar e pneumotórax.
Articulações
A artrite decorrente da doença geralmente é não erosiva, não deformante e sem sinovite. Poucos casos apresentam artralgias.
Olhos
Devido a alterações vasculares podem ocorrer afecções na retina e na conjuntiva. Então, dentre as manifestações oculares estão: edema da conjuntiva, alterações nos músculos extra-oculares, nistagmo, conjuntivite, uveíte, glaucoma, atrofia do nervo óptico, retinopatia, alterações nas pálpebras, exantema, heliótropo e edema periorbital.
São recomendadas avaliações oftalmológicas periódicas no intuito de monitorar as consequências da corticoterapia, pois podem desencadear catarata e glaucoma, além da impregnação por cloroquina quando utilizada.
Aparelho urinário
O paciente pode apresentar sintomas de insuficiência renal aguda, usualmente secundária a mioglubinúria maciça.
Calcinose
Nos pacientes com Dermatomiosite a calcinose é frequente em 10 a 70% em pacientes pediátricos, já nos adultos ocorre em cerca de 20%, sendo geralmente comum o surgimento entre o primeiro e o terceiro ano da patologia.
A calcinose pode causar atrofia muscular, úlceras cutâneas, incapacidade funcional, debilidade, contraturas musculares, dores locais e infecções secundárias. Podendo ocorrer como tumorações; nódulos ou placas endurecidas nas regiões periarticulares e subcutâneas; calcificação distrófica grave na forma similar a um exoesqueleto; depósitos na fáscia intermuscular, podendo levar à limitação do movimento da musculatura acometida; e de forma mista.
Tipos de tratamento
O tratamento da Dermatomiosite vai se desenvolver de forma medicamentosa e não medicamentosa.
Nas intervenções não farmacológicas são adotadas medidas para evitar a aspiração em pacientes com disfunção esofágica, fotoproteção, profilaxia contra a osteoporose e infecções oportunistas, e ainda um programa de reabilitação com a fisioterapia.
O tratamento medicamentoso vai depender da abordagem individual de cada paciente, conforme a gravidade da doença muscular e sistêmica e da identificação de fatores de mau prognóstico. Geralmente os corticosteróides são os fármacos de primeira escolha no tratamento da Dermatomiosite. Afinal a sua ação supressiva potente sobre a inflamação pode levar a remissões longas ou até definitivas.
Mas infelizmente o seu uso prolongado pode provocar efeitos secundários como o aumento de peso, inchaço da face e mãos, aumento do risco de infecções, osteoporose e até o aumento da pressão arterial.
Portanto muitas vezes o seu uso é associado com outras medicações como Azatioprina, Metotrexato ou Ciclosporina que são fármacos depressores do sistema imune, dessa forma ajudando a manter a remissão e a diminuição da dose de corticosteróides necessária.
Na Dermatomiosite resistente às terapêuticas é usada a Imunoglobulina, que tem poucos efeitos secundários, apresentando curta duração e efeitos reversíveis como dores de cabeça, mal estar, vômitos e febre. Os objetivos a serem alcançados são a redução dos níveis séricos das enzimas musculares, a melhora da força muscular, o controle das manifestações, e a resolução das lesões cutâneas.
O papel do fisioterapeuta
O fisioterapeuta vai atuar na Dermatomiosite desde o início da patologia para promover a manutenção da função respiratória, alívio do quadro de dor, evitar contraturas e a atrofia muscular, manter e restaurar a mobilidade articular e a postura, e facilitar as atividades funcionais prejudicadas pela fraqueza muscular, melhorando a qualidade de vida do paciente.
Wibelinger (2009), refere que a cinesioterapia é essencial no tratamento de pacientes com Dermatomiosite e Polimiosite sendo aplicada através de alongamento muscular global, exercícios de fortalecimento, transferência de peso, dissociação de cinturas, treino de equilíbrio, propriocepção e da marcha.
Procurando sempre a melhora da qualidade de vida e a funcionalidade do paciente o fisioterapeuta tem papel fundamental para o retorno do paciente à suas atividades de vida diária.
Cuidados e restrições
São importantes alguns cuidados ao tratar o paciente com Dermatomiosite. Nas fases de exacerbação da patologia é de grande importância o posicionamento do paciente com travesseiros e talas durante o repouso.
Deve-se levar em consideração que conforme a patologia evolui pode haver envolvimento dos sistemas respiratório, cardiovascular, gastrointestinal e reticuloendotelial, além da deposição de cálcio nos músculos e pele que pode gerar contraturas fixas na musculatura, portanto o programa de fisioterapia deve ser orientado para manter a função máxima.
Os indivíduos com distúrbios autoimune apresentam um grande risco de aterosclerose, portanto devem ser bem monitorados.
Aqueles pacientes que utilizam a terapia com corticóides a longo prazo devem receber profilaxia de osteoporose. Na prescrição dos exercícios lembrar que os pacientes podem ficar mais fracos em decorrência da miopatia imposta pelo corticóide.
Conclusão
É evidente que com o tratamento atual a mortalidade de pacientes com Dermatomiosite foi reduzida.
Sabe-se que a doença pode seguir os cursos monocíclico, policíclico, crônico e ulcerativo. Sendo assim é observado que a maioria segue os cursos monocíclico ou policíclico, respondendo de forma positiva à corticoterapia, não precisando de imunossupressores e não gerando sequelas.
Já no curso policíclico o indivíduo acaba recidivando duas ou três vezes depois do período de normalização da atividade da doença. No curso crônico o prognóstico é mais reservado, afinal os diferentes esquemas de tratamento que utilizam imunossupressores e corticoesteróides nem sempre levam a remissão, havendo frequentemente atrofia muscular, disfunções e contraturas. O que apresenta pior prognóstico é o curso ulcerativo, tendo como principal causa de óbito a lesão do tubo digestivo, portanto torna-se difícil o tratamento clínico e até cirúrgico.
Nota-se que mesmo com vários estudos e o avanço aplicado no tratamento da Dermatomiosite, ela permanece sendo um grande desafio para todos os profissionais envolvidos no tratamento da patologia, devido ao curso evolutivo da doença e estruturas envolvidas. Mas com certeza o diagnóstico precoce e a instituição rápida e adequada da terapia vão ser fundamentais para o alcance de um bom prognóstico, alcançando bons resultados e melhora da qualidade de vida do indivíduo acometido.



Quem tem essa doenca o que pode comer o que nao pode comer minha filha tem onze anos er sofre essa doenca
Boa noite, minha mãe tem essa doença e hj arde o coro cabeludo e o peito, mas isso acontece mais a noite, alguém me indica algum remédio pra melhorar isso por favor? É triste demais ver a agoniacao de minha mãe com esse ardume!
Tenho esta doença, o que posso fazer em relação as manchas do rosto?