A Síndrome de Guillain-Barré é definida como uma polineuropatia aguda ou subaguda, que ocorre em 60% dos casos após algum distúrbio infeccioso, sendo 50% desses de etiologia viral. A incidência é de um a dois casos em cada 100.000 pessoas.
É uma patologia que afeta predominantemente o sexo masculino, sendo mais frequente com o avanço da idade, se caracterizando como uma doença desmielinizante das fibras do sistema nervoso periférico, de etiologia desconhecida, mas provavelmente autoimune.
Comumente a infecção viral antecede a deficiência motora em duas a três semanas. Observa-se que pelo menos 50 a 75% dos pacientes atingem seu ápice na segunda semana, 80 a 92% até a terceira semana e 90 a 94% até a quarta semana. A insuficiência respiratória com a necessidade de ventilação mecânica ocorre em até 30% dos pacientes nesta fase.
O diagnóstico precoce é imprescindível para um bom prognóstico da doença, somado aos cuidados hospitalares, incluindo a assistência respiratória. Porque se trata de um problema que surge de maneira natural com uma recuperação, na maioria dos casos, completa.
Então independentemente da terapêutica empregada a necessidade do cuidado intensivo é evidente. Todos os doentes devem receber medidas como a sedação da dor, monitorização cardiorrespiratória, nutrição enteral e parenteral, manejo psicológico e fisioterapia motora e respiratória.
O que é síndrome de Guillain-Barré?
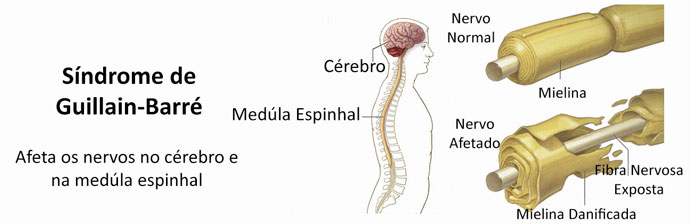
A Síndrome de Guillain-Barré se refere a uma doença, provavelmente autoimune, que através de um mecanismo de mimetismo molecular é conduzido à desmielinização e/ou degeneração axonal dos nervos periféricos. Então é definida como uma polineuropatia desmielinizante inflamatória aguda, caracterizada por paresia ou paralisia que afeta mais de um membro, geralmente simétrica, associada à perda dos reflexos tendinosos.
Tipos
Dependendo das características patológicas, eletrofisiológicas e clínicas, a doença pode ser dividida em Polirradiculoneuropatia Desmielinizante Inflamatória Aguda (PDIA), Neuropatia Axonal Sensitivo – Motora Aguda (NASMA), Neuropatia Axonal Motora Aguda (NAMA) e Síndrome de Miller Fisher (SMF).
Polirradiculoneuropatia Desmielinizante Inflamatória Aguda (PDIA)
Corresponde a forma mais comum afetando 85 a 90% dos indivíduos com a Síndrome de Guillain-Barré.
Através da eletroneuromiografia observa-se uma diminuição de velocidade da condução nervosa, indicando uma desmielinização, e secundariamente podendo haver degeneração axonal.
Nesse tipo de síndrome, as alterações neurológicas podem ser proximais, distais ou ambos, gerando comprometimentos que podem ser somente sensorial ou motor ou sensório-motor, apresentando ou não comprometimento autonômico, principalmente com alterações cardíacas e de pressão arterial, que com os problemas respiratórios apresentam má evolução, podendo levar a óbito.
Neuropatia Axonal Sensitivo – Motora Aguda (NASMA)
Apresentando baixa incidência, afeta comumente adultos, sendo uma grave enfermidade com lenta recuperação.
Observam-se inflamação e desmielinização mínimas, afetando nervos e raízes sensitivos e motores com degeneração axonal.
Neuropatia Axonal Motora Aguda (NAMA)
É mais comum em crianças, apresentando uma rápida recuperação, pois é somente motora com lesão axonal, não tendo comprometimento da bainha de mielina.
A eletroneuromiografia apresenta uma diminuição no potencial de ação muscular, sem a diminuição significativa na velocidade de condução nervosa.
Nota-se que alguns pacientes, na fase de recuperação, têm hiperreflexia, com raro comprometimento autonômico.
Síndrome de Miller Fisher (SMF)
Apresenta geralmente um bom prognóstico, com recuperação total e espontânea em até três meses.
É caracterizada pela tríade oftalmoplegia, arreflexia e ataxia. Os pacientes apresentam diminuição de propriocepção, sem perda sensitiva, e moderada fraqueza dos membros. Ocorre uma desmielinização e a inflamação do III e VI pares cranianos, gânglios espinhais e nervos periféricos.
Causas
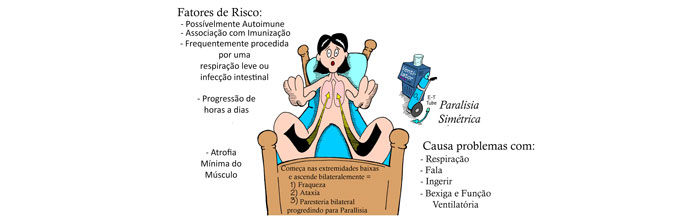
A patologia frequentemente se desenvolve após alguma infecção, principalmente de origem viral. Afinal, dois terços dos pacientes relatam um histórico de infecção prévia aos sintomas neurológicos, sendo as mais comuns as gastroenterites e aquelas que afetam o trato respiratório.
Os agentes infecciosos mais frequentes associados a síndrome são o Campylobacter jejuni, Cytomegalovirus, Epstein-Barr, Mycoplasma pneumoniae, HIV, Helicobacter pylori, vírus da varicela-zoster, Haemophilos influenzae e pelo Aeds Aegypt.
Outras causas podem incluir vacinações, doenças linfomatosas, doenças autoimunes, e procedimentos cirúrgicos.
Fatores de risco
A Síndrome de Guillain-Barré pode atingir todos os grupos etários, sendo que afeta especialmente pessoas do sexo masculino e com o avançar da idade. Além disso pode ser desencadeada mais comumente através da infecção com Campylobacter jejuni (frequentemente encontrada em aves mal cozidas), dentre outros.
Nota-se que os fatores de risco relacionados ao mau prognóstico da patologia são a progressão rápida da doença (com menos de sete dias), amplitude de potencial da neurocondução motora inferior a 20% do limite normal, diarreia precedente, doença cardiorrespiratória pré-existente, indivíduos com idade acima de 60 anos, necessidade de ventilação mecânica por tempo prolongado, e tratamento tardio.
Sintomas
Comumente a Síndrome de Guillain-Barré é uma doença monofásica que se caracteriza por debilidade progressiva com duração de quatro semanas, um período de estabilidade (platô) e finalmente uma última fase de recuperação que pode ter a duração de meses. O quadro pode apresentar evolução em poucas horas ou mesmo em alguns dias ou semanas, sendo que o seu grau de acometimento pode ter uma variação de simples fraqueza de membros inferiores até um quadro de quadriplegia.
Os sintomas mais comuns são:
- Fraqueza muscular que inicia nos membros inferiores após se estendendo para os membros superiores, face e tronco, podendo atingir a musculatura relativa a respiração levando a necessidade de ventilação mecânica (cerca de 25% dos casos);
- Paralisia;
- Falta de sensibilidade;
- Formigamento;
- Diminuição dos reflexos;
- Dor com início nos membros inferiores e após afetando todo o corpo;
- Distúrbios no sistema nervoso autônomo, podendo causar taquicardia, retenção de urina, hipotensão postural, arritmia cardíaca, transpiração, hipertensão, inclusive alterações do controle vesical e intestinal;
- Músculos respiratórios afetados;
- Sintomas sensitivos, como dor neurogênica, queimação e formigamento distal;
- Alteração da deglutição devido ao acometimento dos nervos cranianos XI, X e IX (relacionados com a deglutição);
- Paralisia facial por acometimento do VII par craniano (que inerva os músculos da face), podendo ser bilateral;
- Insônia;
- Dificuldade de se comunicar;
- Imobilismo;
- Trombose venosa;
- Deficiência nutricional;
- Formação de úlceras de pressão;
- Alteração dos movimentos dos olhos que pode ocorrer em decorrência do acometimento do III, IV e VI nervos cranianos;
- Ataxia cerebelar (déficit de equilíbrio e incoordenação) associada a ptose palpebral (pálpebra caída) e perda dos reflexos sobretudo na variante Miller-Fisher.
Na maior parte dos casos são verificados, precedendo os sintomas neurológicos, a presença de mal-estar, febre, sintomas respiratórios ou gastrointestinais.
Como diagnosticar?
Para chegar a um diagnóstico são analisados critérios laboratoriais, eletrofisiológicos e clínicos. A síndrome não apresenta ainda um marcador específico para o critério diagnóstico. Então laboratorialmente se verifica o aumento da proteína liquórica, sem pleocitose. Pois a elevação proteica ocorre de quatro a seis semanas do início dos sintomas, sendo atribuído ao processo inflamatório das raízes nervosas.
Em relação aos estudos eletrofisiológicos observa-se uma polineuropatia desmielinizante multifocal com degeneração axonal secundária, apresentando na eletroneuromiografia uma diminuição da velocidade de condução nervosa ocorrendo potenciais de desnervação normalmente após a terceira semana.
Os critérios clínicos para a Síndrome de Guillian-Barré, segundo Asbury e Cornblath (1990), são divididos em: características necessárias para o diagnóstico; características que apoiam fortemente o diagnóstico; e aquelas que excluem o diagnóstico, a saber:
Características necessárias para o diagnóstico:
- Debilidade motora progressiva em ambos os membros superiores e inferiores;
- Arreflexia.
Características que apoiam fortemente o diagnóstico:
- Rápida progressão dos sinais e sintomas por até quatro semanas;
- Sinais e sintomas sensitivos leves;
- Relativa simetria dos sintomas;
- Sinais de envolvimento dos nervos craniais, especialmente fraqueza bilateral dos músculos faciais (ocorrem aproximadamente em 50% dos casos), da língua e da deglutição;
- Presença de disfunção autonômica (arritmias, alterações de pressão e sintomas vasomotores);
- Ausência de febre durante o surgimento dos sintomas neurológicos;
- Alta concentração de proteína liquórica na primeira semana do surgimento dos sintomas, com concentração celular menor que 10 células/mm3;
- Presença de achados eletrofisiológicos, como a diminuição na velocidade de condução nervosa ou bloqueio da mesma (em aproximadamente 80% dos casos);
- Início da recuperação de duas a quatro semanas após o término da evolução.
Características que excluem o diagnóstico:
- Diagnóstico de Botulismo, Miastenia, Poliomielite ou Neuropatia Tóxica;
- História recente de Difteria;
- Metabolismo anormal das porfirinas;
- Síndrome puramente sensorial, sem a presença de fraqueza muscular.
Tratamento da síndrome de Guillain-Barré
O tratamento da síndrome é caracterizado por medidas de suporte médico, imunomodulação, suporte ventilatório em UTI, plasmaferese ou imunoglobulina intravenosa, tratamentos para evitar complicações respiratórias e tromboembólicas, suporte nutricional e fisioterapia.
Observa-se que a maior parte dos indivíduos tem uma boa evolução, podendo levar alguns meses para ter uma recuperação completa, mas em torno de 20% dos pacientes podem permanecer com alguma deficiência, sendo 15% algum grau de déficit motor ou sensorial e 5% déficits severos.
Cada paciente tem uma evolução variável, porém a hospitalização imediata de todos que são afetados pela síndrome é imprescindível para a prevenção das complicações que promovem uma deterioração rápida podendo levar até a falência respiratória e consequente óbito, por isso a fisioterapia vai ser de extrema importância no tratamento, pois a necessidade de cuidados intensivos é evidente com os recursos utilizados na fisioterapia motora e respiratória.
A importância do tratamento fisioterapêutico
O tratamento fisioterapêutico é imprescindível em várias fases da doença, atuando com fisioterapia motora e respiratória, com condutas baseadas nas possíveis complicações advindas da Síndrome de Guillain-Barré.
Afinal a intervenção fisioterapêutica auxilia no processo de recuperação, maximizando as funções e diminuindo as complicações decorrentes dos déficits neurológicos residuais, auxiliando na redução ou eliminação da limitação funcional ou incapacidade, além de ajudar na produção do líquido sinovial, diminuição da sintomatologia álgica, conservação da elasticidade muscular e proporcionar o aperfeiçoamento da coordenação motora para a melhoria da funcionalidade dos movimentos articulares, entre outros.
Portanto, objetiva o restabelecimento da força muscular de forma mais precoce possível minimizando as incapacidades, e procura promover o retorno às atividades de vida diária do paciente.
Na fisioterapia motora utiliza-se exercícios passivos, ativo-assistidos e ativos observando o quadro de fraqueza muscular, e respeitando o limite e dor do paciente. Com a evolução do tratamento atua-se com atividades de fortalecimento muscular e melhora da propriocepção, com treino de transferências e equilíbrio em posturas cada vez mais altas, exercícios resistidos realizados em cadeia cinética fechada e aberta, e treino de marcha que pode estar prejudicada pelo período de paresia.
Sempre lembrando de posicionar bem o paciente, realizar mudanças de decúbito e exercícios metabólicos que são essenciais para evitar encurtamentos de tendões, contraturas articulares, úlceras de decúbito, trombose venosa profunda, e tromboembolismo pulmonar.
KHAN, PALLANT, AMATYA, NG, GORELIK e BRAND (2011), em um estudo controlado randomizado, observaram melhora na locomoção, mobilidade articular, controle esfincteriano e transferências após a realização de um programa de reabilitação fisioterapêutica de alta e baixa intensidade em indivíduos na fase crônica da Síndrome de Guillain-Barré.
Na pesquisa foram divididos um grupo teste com um programa intensivo de reabilitação ambulatorial, e um grupo controle, com o mesmo programa mas com intensidade menor em um programa domiciliar. Finalmente o grupo teste alcançou as melhoras antes citadas.
A fisioterapia respiratória, se torna muito importante na UTI, por ser um recurso terapêutico eficaz na assistência ventilatória mecânica artificial, e especialmente naqueles pacientes portadores de complicações em função da permanência prolongada ao leito.
Se constitui através de manobras de higiene brônquica (evitando consolidações e atelectasias, e promovendo a clearence mucociliar), drenagem postural para mobilização de secreções, técnicas de reexpansão pulmonar, aspiração de vias aéreas, treinamento muscular e desmame da ventilação mecânica.
O papel do fisioterapeuta
Como o paciente com Síndrome de Guillain-Barré, principalmente na fase de internação em terapia intensiva, pode ser acometido de inúmeros problemas e complicações da função pulmonar, podem acabar necessitando de suporte em ventilação mecânica através de via aérea artificial, sendo assim é importante a indicação de fisioterapia intensiva, inclusive devido ao comprometimento de outros sistemas.
Afinal, sabe-se que os pacientes que são admitidos na UTI devem sempre receber medidas como fisioterapia respiratória e motora, além de suporte ventilatório, umidificação de conjuntivas, monitorização cardiorrespiratória invasiva e não-invasiva, nutrição enteral ou parenteral, sedação de dor e manejo psicológico.
Deve-se atentar para o fato de que a fisioterapia também é extremamente necessária para evitar a atrofia muscular em casos mais prolongados, evitando sequelas motoras.
Dessa forma, o fisioterapeuta se torna imprescindível com seus recursos terapêuticos, não somente no tratamento da patologia, mas principalmente para a prevenção de sequelas e complicações decorrentes.
Portanto o fisioterapeuta vai atuar tanto na fase aguda quanto na fase de recuperação. Assim enquanto o paciente estiver internado, na fase aguda, as condutas visam o controle da dor, prevenção de úlceras de pressão e contraturas, prevenção de complicações circulatórias (trombose venosa profunda e embolia pulmonar), assim como a realização de cuidados respiratórios para evitar complicações como atelectasias, infecções respiratórias e primordialmente insuficiência respiratória com consequente falência respiratória.
Já na fase de recuperação, após a internação, os objetivos serão a melhora da amplitude de movimento, ganho de força muscular, recuperação do controle de tronco e coordenação motora, ganho de equilíbrio e da realização de transferências, treino de marcha e propriocepção, e recuperação das atividades de vida diária.
Cuidados e restrições
A taxa elevada de mortalidade relacionada à doença pode estar associada a rápida paresia da musculatura respiratória, seguida de uma falência respiratória, e também a complicações infecciosas e trombóticas, portanto, é muito importante a atuação do fisioterapeuta com condutas para auxiliar na prevenção desses problemas.
Na realização dos exercícios, tomar cuidado, pois estudos referem que o uso excessivo de uma unidade motora afetada pode impedir uma boa recuperação motora.
O fisioterapeuta deve ter como objetivo através das suas condutas evitar a evolução do paciente para a ventilação mecânica invasiva, mas, caso esta venha a ocorrer, procurar promover a extubação do paciente em um menor período possível, e com o melhor prognóstico funcional.
É importante sempre recordar que as particularidades de cada paciente devem ser observadas, sempre realizando uma reavaliação em cada atendimento, pois a Síndrome de Guillain-Barré tem a característica de evoluir de forma rápida, assim o quadro patológico do paciente pode sofrer alterações em questão de minutos.
Conforme o Protocolo Clínico e Diretrizes Terapêuticas da Síndrome de Guillain-Barré, do Ministério da Saúde do Brasil, deve-se recomendar que o paciente procure retornar ao serviço de saúde regularmente após o término do tratamento, sendo acompanhado pela equipe multidisciplinar em um período de pelo menos dois anos após o tratamento dos sintomas, porque o seu sistema nervoso pode sofrer recidivas por ainda se encontrar debilitado.
Conclusão
Estudos afirmam a importância de uma equipe multidisciplinar no tratamento da Síndrome de Guillain-Barré afim de propiciar a prevenção das complicações, manejo dos sintomas, minimizar as sequelas e promover a independência e autonomia dos doentes.
Em virtude dos avanços tecnológicos nos suportes de cuidados dessa patologia, o prognóstico pode ser favorável, a taxa de mortalidade relativamente baixa e a morbidade residual mínima. Sendo assim se faz extremamente necessária a atenção a evolução da doença para intervir e tomar as medidas eficazes no momento oportuno, garantindo dessa forma um prognóstico favorável, afinal essa síndrome é a mais comum das morbidades neuromusculares com uma progressão rápida.
A fisioterapia nessa patologia deve ter como objetivo a independência do indivíduo e melhora da qualidade de vida, pois como refere Lianza (1995), cada paciente é um ser individual com história de vida própria, possuindo características próprias que podem influenciar de forma decisiva nas incapacidades acarretadas por uma doença e, por consequência na sua reabilitação, então o fisioterapeuta deve valorizar as capacidades preservadas pela doença tanto quanto a incapacidade por ela causada.




Isso foi uma aula!!!
Meu irmão foi diagnosticado com sequela de aman em janeiro de 2019, seu quadro era estável até o início dessa pandemia, após essa situação ele teve que parar de fazer as sessões de hidroterapia e assim ele teve um grande avanço no seu quadro.
Gostaria de mais informações sobre como posso ajudar o meu irmão.
Minha esposa tá passando por esse prosseco gostaria de saber se as dores intensas q ela sente principalmente nos pés e cabeça tem um período pra passar ou ela vai ficar sempre dessa forma
Olá, Kecya. Tudo bem?
A orientação é que você procure um profissional especializado para que ele possa acompanhar o quadro clínico da sua esposa e o tratamento mais indicado.
Desejamos melhoras para ela. Abraço! 🙂
Tenho sgb ja faz 20 meses e ainda não consigo andar será que vou conseguir sou do sexo masculino tenho 62 anos
Meu filho tem 13anos e está em reabilitação, está com encurtamento, não anda, está com quatro meses que teve GuillainBarré ele volta a andar?
Olá, Edileusa!
É muito importante que um profissional especializado analise o caso do seu filho e compreenda melhor o quadro dele 😊
Eu tever sind guillan-barre ,já fiz um mês sair do hospital, Eu já recuperou todo meu movimento, braço, perna .só o meu rosto que não recuperar ainda, o meu sorriso não voltou, tô sem pressão labial. Tem alguma tratamento para isso ?
Olá Joissaint! Exercícios de fisioterapia podem te ajudar, mas seria legal passar por uma avaliação para uma ajuda mais específica. Abraço! 🙂
… continuação.
Me restou uma dúvida?
O tratamento fisioterápico não pode exceder o limite de capacidade física do paciente correto?
Há alguma reversão no tratamento caso isso ocorra?
Obs: estou tratando com uma profissional credenciada e capacitada na área bem como a clínica, devidamente credenciada.
Externei o assunto para debate com vocês. Já dialoguei com a fisioterapeuta.
Desde já agradeço.
Olá
Uma grande aula… obrigada pelas informações… sou professora de yoga e quero ajudar pessoas com esta síndrome…Gostaria de saber quais os exercícios respiratórios mais indicados. Ou alguma literatura com tais informações… muito obrigada.
Excelente a explicação sobre a SGB e a atuação da fisioterapia. Parabéns!
Estive hospitalizada com a Síndrome em tratamento intensivo mais de 1 mês e agora na fase de recuperação após alta há um pouco mais de 15 dias. Tive Síndrome de Guilain-Barre como sequela pós Covid e estou em tratamento com fisioterapia, ainda sem andar. Gostaria muito de saber mais na prática sobre o tratamento para sequela motora.
Olá, Ana!
Antes de iniciar o tratamento, é muito importante que um profissional especializado analise o seu caso e veja quais são as melhores opções de acordo com suas limitações e necessidades 😊
Olá !! Bom dia!! Minha irma esta internada diagnosticada com a sindrome!! Está ha 11 dias no CTI!! Depois poderia enviar detalhes sobre sua recuperaçao? Até a alta medica? Agradeço!! Meu nome é Wellington e se puder, meu zap e 31 987058820
Excelente abordagem e esclarecimentos para mim que estou em tratamento fisioterápico, após ter sido acometido da síndrome de Guillain Barré, pós Covid-19. Sofri Covid-19 no final do mês de março 2021, e entre dia 10 a 15 de abril do corrente ano, comecei a sentir sintomas da Síndrome de Guillain Barré.
Daí internei e tratei com himonoglubalina e corticóide predinizolona.
Recebi alta e iniciei tratamento fisioterápico dia 21/07/21.
Me coloco a disposição para relatos e diálogos futuros.
Esclareço que estou respondendo bem aos tratamentos. Próxima consulta 30/07/2021, no Centro de Especialidades Médicas do Ipsemg Belo Horizonte. Dr Sérgio Luiz Majeste.
… continuação.
Me restou uma dúvida?
O tratamento fisioterápico não pode exceder o limite de capacidade física do paciente correto?
Há alguma reversão no tratamento caso isso ocorra?
Obs: estou tratando com uma profissional credenciada e capacitada na área bem como a clínica, devidamente credenciada.
Externei o assunto para debate com vocês. Já dialoguei com a fisioterapeuta.
Desde já agradeço.
Olá, Milton!
Somente a profissional poderá avaliar o seu caso e compreender melhor as suas necessidades e limitações, traçando assim um plano de reabilitação com objetivos adequados e benéficos para você 😊
Comecei com sintomas em 29/09/2021 e em 01/10/2021 Já estava na uti. Tive a Miller Fisher. Recebi a medicação em 03/10/2021 e na graça de Deus recebi alta em 08/10/2021 e sai do hospital andando, claro, apoiando na minha esposa. Hoje, dia 25/10/2021 eu já ando sozinho e estou apenas com um pouco de falta de equilíbrio e as vistas sensíveis a luz. Reconheço o milagre que Deus está fazendo na minha vida e recuperação. Tenho fé que no final de novembro já estarei recuperado 100%.