As patologias do sistema musculoesquelético, principalmente as da coluna vertebral, constituem um problema muito sério na sociedade moderna.
A coluna vertebral é um sistema composto por um conjunto de vértebras, discos intervertebrais, nervos, músculos, medula e ligamentos e suas funções são as seguintes: eixo de suporte do corpo humano, protetor da medula espinhal e das raízes nervosas e eixo de movimentação do corpo, o que possibilita o movimento em três planos: frontal, sagital e transversal.
Por ser um sistema amplamente móvel e complexo, a coluna vertebral está sujeita a disfunções que causam dor nas costas, de variadas intensidades.
Breve anatomia da coluna vertebral
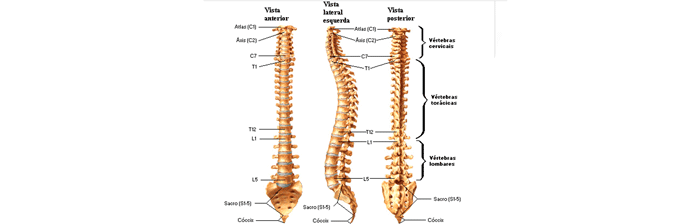
A coluna vertebral é uma série de ossos individuais, conhecidos como vértebras, que quando articulados constituem o eixo central esquelético do corpo. A coluna possui toda a sua flexibilidade porque as vértebras são móveis, mas sua estabilidade depende principalmente dos músculos e ligamentos.
O comprimento da coluna é de aproximadamente dois quintos da altura total do corpo, e é constituída de 24 vértebras móveis pré-sacrais. As cinco vértebras abaixo das lombares estão fundidas no adulto para formar o sacro e as quatro vértebras mais inferiores também se fundem para formar o cóccix.
A coluna vertebral apresenta quatro curvaturas sagitais: cervical e lombar (côncavas posteriormente) e torácica e sacral (convexas).
As curvaturas se dividem da forma abaixo:
- Coluna cervical: apresenta 7 vértebras cervicais e constitui o esqueleto axial do pescoço e suporte da cabeça;
- Coluna torácica: 12 vértebras torácica, que suporta a cavidade torácica;
- Coluna lombar: 5 vértebras lombares que suportam a cavidade abdominal e permite a mobilidade entre a parte torácica do tronco e a pelve;
- Coluna sacral: 5 vértebras fundidas que unem a coluna vertebral à cintura pélvica;
- Coluna coccígea: 4 vértebras fundidas, sendo considerada uma estrutura rudimentar em humanos, mas que possui função de suporte do assoalho pélvico.
A coluna é mantida em posição por um sistema de suportes, propiciado por ligamentos do dorso e músculos do tronco.
Os principais ligamentos de suporte são os ligamentos longitudinais anteriores e posteriores e os ligamentos acessórios (flavo, ligamento da nuca, supra-espinhal, interespinhais e intertransversais).
Articulações da coluna
Há dois tipos de articulação da coluna:
- Diartrose: juntas verdadeiras, com superfície cartilaginosa, líquido sinovial e cápsula. As diartroses são formadas pelas facetas articulares das vértebras e também incluem a articulação atlantoaxóidea com o crânio; as articulações costovertebrais das costelas e as sacroilíacas da coluna com o osso do quadril. Essas articulações são responsáveis pelos movimentos da coluna, apresentando alterações de desgastes;
- Anfiartroses: não são verdadeiramente articulações, mas permitem movimento. São semimóveis e não tem líquido sinovial, como os discos intervertebrais e as conexões ligamentares. Nas anfiartroses os movimentos são pequenos, porém também apresentam alterações de desgastes pelo fato do disco desempenhar uma função de suporte do peso corporal.
Entre cada vértebra existe o disco intervertebral, que consiste tipicamente de um núcleo pulposo (mecanismo de absorção de forças, troca de líquido entre o disco e os capilares e funciona como um eixo vertical de movimento entre duas vértebras) circundado por um anel fibroso (estabiliza corpos vertebrais adjacentes, permite o movimento entre os corpos vertebrais, atua como ligamento acessório, retém o núcleo pulposo em sua posição e funciona como amortecedor de forças).
Juntos, os discos intervertebrais são responsáveis por 25% da altura da coluna. Pela compressão e perda de fluido do núcleo pulposo, os discos se achatam no final do dia. Geralmente um indivíduo à noite deve medir entre 1 a 2 cm a menos, comparado quando acorda, pela manhã.
A musculatura do tronco constitui a metade do peso da musculatura do corpo. No tronco estão incluídas todas as regiões da coluna, menos a cervical, considerando também toda a musculatura da região pélvica. Os músculos cervicais são considerados uma região anexa ao tronco.
Os músculos do tronco possuem as determinadas funções:
- Executar sete movimentos: flexão, extensão, flexão lateral para a direita e esquerda, rotação para a direita e esquerda e circundução;
- Manter a postura ereta antigravitacional
- Os muitos músculos pequenos, conectados entre as vértebras, permitem mantê-las unidas, dando suporte e estabilidade à coluna inteira.
Os músculos da região abdominal e pélvica, embora não diretamente ligados à coluna, estão integrados na sua movimentação.
Principais patologias da coluna vertebral
-
Hérnia de disco
A hérnia de disco é um processo contínuo de degeneração discal que provoca a migração do núcleo pulposo além dos limites fisiológicos do ânulo fibroso. É uma situação muito frequente, acometendo cerca de 0,5% a 1,0% da população, principalmente entre os 20-60 anos de idade, com leve predominância no sexo masculino.
Diversas modificações bioquímicas e anatômicas, precipitadas por diversos fatores, provocam a perda da capacidade do disco em distribuir cargas adequadamente. A distribuição anormal da carga em porções do ânulo fibroso pode levar à formação de fissuras por onde o material do núcleo pulposo pode progressivamente se insinuar, formando a hérnia de disco.
-
Hérnia de disco lombar
Na hérnia de disco lombar aguda, a dor é irradiada para o membro inferior, sendo de origem súbita e lancinante. É frequente o histórico prévio de inúmeros episódios de lombalgia aguda. Algumas vezes o quadro de lombalgia se inicia de forma aguda e após um período (que varia de horas à dias), a lombalgia melhora concomitantemente ao início da dor ciática no membro inferior.
-
Hérnia de disco cervical
A cervicalgia geralmente é insidiosa e sem causa aparente. Em raras situações, tem início de forma súbita, relacionada a movimentos bruscos do pescoço, longa permanência em uma posição forçada, esforço ou traumatismos.
Em grande parte dos casos, a dor melhora nitidamente com o repouso e piora com a movimentação. Com frequência há espasmo da musculatura paravertebral.
Alterações sensitivas associadas à compressão radicular são irradiação da dor para o membro superior em um dermátomo definido. É frequente que o paciente relate parestesias no mesmo local. É importante lembrar que nem toda a dor irradiada para o membro superior é causada por compressão de uma raiz na região cervical.
-
Espondilólise e espondilolistese
Na região lambiscara, existe um plano inclinado formado pelo sacro e pela região lombar, que tem a função de sustentar o corpo dentro do eixo de sustentação. Sob um ponto de vista biomecânico, as estruturas da coluna dessa região são impedidas de escorregar pelas seguintes estruturas:
- As facetas articulares posteriores, que constituem um bloqueio ósseo;
- Pedículo entre as articulações, chamado de pars interaticularis;
- A integridade do disco vertebral, na face anterior.
Existe uma alteração no equilíbrio dessas estruturas, iniciando-se na estrutura do pedículo, que se constitui na espondilólise (lise significa separação, em grego), que pode ou não se transformar em uma espondilolistese (listese significa deslizamento, escorregamento), quando uma vértebra se descola em relação a outra.
Pela própria característica anatômica, o local da coluna em que isso ocorre com mais frequência é a L5-S1 e L4-L5. A espondilolistese na cervical é bem rara e só ocorre após um traumatismo na região.
A espondilólise e espondilolistese pode ser classificada em vários subtipos:
- Congênita ou displásica: há alterações congênitas na parte superior do sacro e/ou do arco neural de L5, e ambos invariavelmente têm spina bífida. Com frequência a pars se alonga ou sore alguma fratura.
- Do istmo: é a forma mais frequente e se divide em três subtipos:
- Tipo espondilítico ou ruptura da pars interarticularis por fratura ou fadiga.
- Alongamento da pars interarticularis;
- Fratura prolongada
- Degenerativa: é a mais comum e ocorre em pessoas acima de 40 anos. Neste caso não há defeito na pars interarticularis, mas uma degeneração discal e alterações nas facetas articulares;
- Traumática: resultante de uma fratura de qualquer componente do encaixe ósseo sem ser a pars interarticularis.
- Patológica: resultante de uma lesão óssea generalizada (Paget, osteoporose, acondroplasia) e que pode permitir uma lesão do tipo fratura de fadiga do pedículo.
Também se divide o escorregamento de uma vértebra em relação a outra em graus:
- 0 a 25% – 1º grau
- 26 a 50% – 2º grau
- 51 a 70% – 3º grau
- 76 a 100% – 4º grau
No adolescente os sintomas mais evidentes são os da irritação da raiz nervosa (dor, fraqueza muscular, perda dos reflexos ou da sensibilidade nervosa). Em casos raros há distúrbio da bexiga e/ou retais.
Nos adultos, a espondilolistese degenerativa produz dores na região lombar que irradia para as pernas.
-
Osteófitos (Bico de Papagaio)
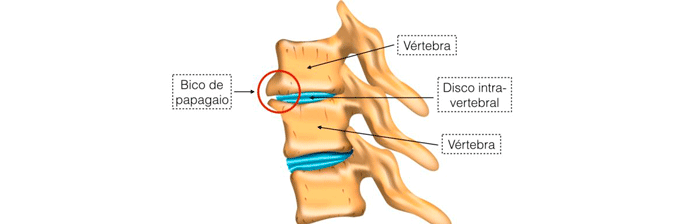
Osteófito é o crescimento excessivo do osso saudável nas vértebras, tendo um papel importante na proteção contra forças compressivas que excedem a capacidade de resistência do osso. Além de proteção, as alterações mecânicas e a degeneração são fatores comuns do processo de envelhecimento da coluna vertebral, tendo como consequência os osteófitos.
Existem dois tipos de osteófitos marginais: um que consiste na proteção para o espaço articular e o outro no desenvolvimento de inserções capsulares das extremidades das articulações. Nos dois casos o crescimento do osteófito segue as linhas das forças mecânicas que incidem sobre a área de crescimento, dando origem aos osteófitos.
Uma das causas do surgimento dos osteófitos são as forças de compressão em que a coluna é submetida. Como uma forma de minimizar essas forças o organismo produz o osteófito, que é uma nova formação óssea em torno da vértebra com o objetivo de fortalecer a região lesada. Essa formação de osteófitos pode constringir os canais por onde passam os nervos podendo levar a uma leve paralisia muscular.
Os osteófitos em si não são sinais de presença de dor, pois em muitos indivíduos é assintomático. A dor dependerá da postura corporal e movimentação inadequada. Apesar de raro, uma osteofitose pode se acentuar ao ponto dos osteófitos superiores e inferiores se unirem, formando uma anquilose.
-
Estenose lombar
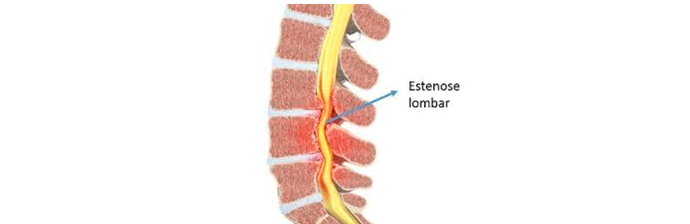
A estenose do canal lombar é definida pela redução do diâmetro do canal vertebral. Essa diminuição pode ser causada por disco intervertebral, ligamentos, osso, cisto, espondilolistese, tumores, doenças inflamatórias, doenças congênitas ou por uma combinação entre as causas.
O quadro clínico da estenose lombar inclui a lombalgia com irradiação para membros inferiores, parestesias e eventual perda de força nas coxas, pernas e nos glúteos. Pode haver ciatalgia típica, sendo a mais comum a dor na face lateral da perna e no dorso do pé, gerada pela compressão da raiz de L5, que ocorre nos casos de estenose L4-L5. Os sintomas geralmente são bilaterais, mas nem sempre são simétricos.
O sintoma característico da estenose lombar é a claudicação neurogênica, caracterizada por dor nos membros inferiores que piora com atividade física e extensão do tronco e melhora com repouso e flexão do tronco.
Os reflexos geralmente estão diminuídos, e a presença de reflexos exaltados faz supor que talvez o paciente apresente um quadro associado de estenose da coluna lombar e coluna cervical.
-
Doença degenerativa ou artrósica da coluna vertebral
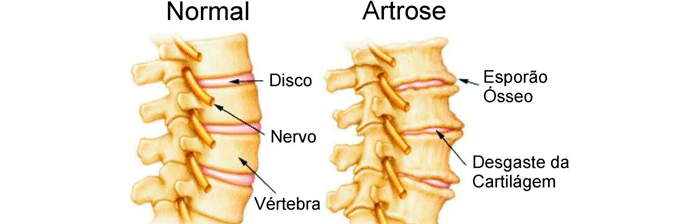
Quase sempre os processos degenerativos da coluna são comparados com o aparecimento de osteoartrose, porém esse modelo de conceituar as alterações degenerativas não se aplica totalmente à coluna, pois se existem algumas semelhantes secundárias, existem também duas diferenças fundamentais:
1 – Na coluna, o processo degenerativo ocorre principalmente na estrutura do disco, enquanto que nas artroses em geral, a alteração mais importante ocorre na cartilagem.
2 – A cartilagem intervertebral também sofre alterações, mas são pouco importantes no processo e não causam dores. O núcleo pulposo pode romper essa cartilagem, entrar no osso esponjoso na vértebra, constituindo-se no nódulo de Schmorl, além de ter às vezes a presença de ar.
O processo degenerativo atinge todas as estruturas da coluna, mas só produz sintomatologia evidente quando comprime a raiz nervosa que está no orifício de conjugação ou a medula do canal vertebral, fora da possível estrutura articular, o que não ocorre com outra articulação.
Outra alteração importante dos processos degenerativos da coluna é que pelo exame das espécies cadavéricas e pela radiografia verifica-se que na maioria dos casos, todas as estruturas da coluna vertebral se alteram no processo degenerativo, além da artrose do disco intervertebral (discartroses).
Existem três alterações fundamentais degenerativas das articulações espinhais:
- Osteocondrose intervertebral: comum em pessoas idosas, ligada à degeneração do disco intervertebral, particularmente do núcleo pulposo. Há, com frequência, herniação do material discal para dentro do corpo vertebral ou o mesmo material pode causar uma herniação de direção inclinada, que é o “osso ou vértebra límbica”.
- Espondilose deformante ou hiperostose: Degeneração caracterizada pela presença de osteofitose abundante. A manifestação radiológica inclui a presença de osteófitos de tamanhos e formas variadas, que surgem de preferência no lado direito da coluna, mas o espaço discal está conservado e não há esclerose do corpo vertebral.
- Osteoartrose ou osteoartrite: Anormalidades degenerativas das articulações sinoviais da coluna, as articulações apofisárias. As alterações radiográficas incluem perda do espaço articular, esclerose óssea e até ancilose articular. É também conhecida como síndrome facetaria.
Os sintomas clínicos como dor e limitação na função articular podem ser classificados como ausentes ou intensas, que podem necessitar de intervenção cirúrgica.
-
Espondilite anquilosante
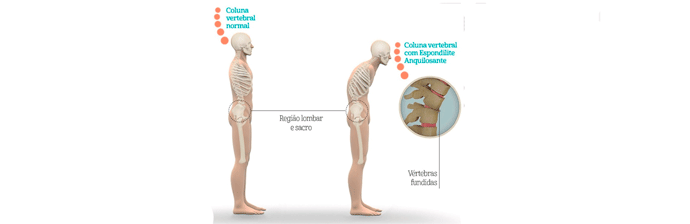
A espondilite anquilosante é uma doença sistêmica inflamatória crônica caracterizada por acometimento primário do esqueleto axial, com prevalência de 0,9% da população geral.
Acomete predominantemente indivíduos do sexo masculino na segunda e terceira décadas de vida, gerando um forte impacto socioeconômico e na qualidade de vida dos pacientes.
A espondilite anquilosante de início no adulto, que se inicia a partir dos 16 anos, costuma ter como sintoma inicial a lombalgia de ritmo inflamatório, com rigidez matinal prolongada e predomínio dos sintomas axiais durante sua evolução. A espondilite anquilosante juvenil, que se manifesta antes dos 16 anos, costuma iniciar-se com artrite e entesopatias periféricas, evoluindo, somente após alguns anos, com a característica de lombalgia de ritmo inflamatório.
No início da doença, o paciente costuma se queixar de dor lombar baixa de ritmo inflamatório, caracterizada por melhorar com o movimento e piorar com o repouso, apresentando rigidez matinal prolongada. A evolução costuma ser ascendente, acometendo progressivamente a coluna dorsal e cervical, contribuindo para o desenvolvimento da “postura do esquiador”, caracterizada pela retificação da lordose lombar, acentuação da cifose dorsal e retificação da lordose cervical, com projeção da cabeça para frente.
Como reabilitar as patologias da coluna
A fisioterapia é uma das formas não farmacológicas de tratamento para patologias da coluna.
É necessário que se determinem os fatores desencadeantes dos sintomas, a localização da dor e o envolvimento ou não de estruturas nervosas, para que se possa traçar uma conduta específica de acordo com cada patologia.
O tratamento fisioterápico para alterações musculoesqueléticas da coluna vertebral deve incluir alívio dos sintomas, correção mecânica por meio de orientações posturais e ergonômicas, reequilíbrio muscular de tronco e condicionamento físico.
Para alívio da dor, os recursos de eletroterapia (TENS, corrente interferencial, ondas curtas, laser, ultrassom) e agentes físicos (gelo para lesões agudas e calor para lesões crônicas) podem ser capazes de promover a remissão dos sintomas, seja pela resolução da inflamação e reparação tecidual, seja por influência na transmissão nervosa do estímulo doloroso.
O alívio da dor pode ter apenas a duração necessária para que seja possível evoluir durante a sessão de fisioterapia.
O exercício físico é parte integrante da reabilitação das alterações musculoesqueléticas da coluna vertebral e tem como objetivo:
- Aumentar a força e resistência da musculatura do tronco
- Corrigir a postura
- Reduzir o estresse mecânico para diminuir a incapacidade funcional e dor
- Fortalecer a musculatura estabilizadora do pescoço e do tronco
Promover a estabilidade da coluna vertebral pode ser a chave para o tratamento dos indivíduos com algias crônicas de coluna no tratamento conservador e também uma importante etapa da reabilitação pós-cirúrgica desses pacientes.
Cuidados a serem tomados
É preciso tomar cuidado com pacientes que apresentem dor severa, pois nestas situações a terapia pode ser uma experiência desagradável podendo até piorar o estado geral do paciente.
Além disso, é importante tomar cuidado com determinados movimentos:
– A extensão da coluna é contraindicada:
- Quando nenhuma posição ou movimento diminui ou centraliza a dor descrita
- Quando está presente uma anestesia em sela e/ou fraqueza de bexiga (pode indicar lesão medular ou de cauda equina)
- Quando um paciente está com uma dor tão extrema que mantém o corpo rigidamente imóvel em qualquer tentativa de correção.
– A flexão da coluna deve ser evitada:
- Quando a extensão alivia os sintomas
- Quando os movimentos de flexão aumentam a dor ou levam sintomas para a periferia
Conclusão
As dores na coluna acometem a maioria das pessoas em algum momento da vida, alterando drasticamente a qualidade de vida desses indivíduos.
As doenças da coluna vertebral constituem uma das maiores causas de consultas médicas e de afastamento definitivo do trabalho, por isso é importante que os profissionais de saúde estejam preparados para lidar com esses pacientes.
A fisioterapia é amplamente indicada para tratamento de diversas patologias de coluna e oferece excelente resposta. Os objetivos da reabilitação fisioterápica são a prevenção da disfunção, restauração e/ou manutenção da função e diminuição da dor, objetivos esses que podem ser alcançados através da melhora da amplitude de movimento, força, mobilidade, atividades de vida diária, de vida profissional e de auto-eficácia, além de órteses, adaptações e educação ao paciente.
Um profissional bem treinado é indispensável para que bons resultados sejam alcançados e para que a reabilitação seja feita de forma específica e individualizada.
Bibliografia
- MARIEB, E.N.; WILHELM, P.B.; MALLATT, J. Anatomia Humana. 7ªed. São Paulo: Pearson, 2014. 891p.
- FILHO, T.E.P.B; CAMARGO, O.P; CAMANHO, G.L. Clínica Ortopédica – Volumes 1 e 2. 1ªed. São Paulo: Manole, 2012. 2141p.
- KNOPLICH, J. Enfermidades da Coluna Vertebral. 4ªed. São Paulo: Manole, 2015. 431p.
- NATOUR, J. Coluna Vertebral – conhecimentos básicos. 1ªed. São Paulo: ETCetera, 2004. 235p.
- RIZZI, K.D et al. Presença de osteófitos, de sacralização da quinta vértebra lombar (L5) e de lombarização da primeira vértebra sacral (S1) em sacros humanos isolados ou anexos aos ossos do quadril. Revista Unilus Ensino e Pesquisa, Santos, 12, n. 28, p. 15-20, 2015.
- ZAVANELA, P.M et al. Incidência de osteófitos da coluna vertebral. Revista de Medicina, São Paulo, 87, n. 2, p. 148-153, 2008.
- TORRES, T. M; CICONELLI, R.M. Instrumentos de avaliação em Espondilite Anquilosante. Revista Brasileira de Reumatologia, São Paulo, v.46, supl. 1, p. 52-59, 2006.
- SAMPAIO-BARROS, P.D et al. Consenso brasileiro de espondiloartropatias: Espondilite Anquilosante e Artrite Psoriásica – Diagnóstico e Tratamento – Primeira Revisão. Revista Brasileira de Reumatologia, São Paulo, v.47, n. 4, p. 233-242, 2007.
- BIASOLI, M.C; IZOLA, L.N.T. Aspectos gerais da reabilitação física em pacientes com osteoartrose. Revista Brasileira de Medicina, São Paulo, 60, n. 3, p. 133-136, 2003.
- NETO, A.R et al. Classificação de Patologias da Coluna Vertebral Usando Redes Neurais. Disponível em: < https://s3.amazonaws.com/academia.edu.documents/43437712/Classificao_de_Patologias_da_Coluna_Vert20160306-9573-1npatdw.pdf?AWSAccessKeyId=AKIAIWOWYYGZ2Y53UL3A&Expires=1528678141&Signature=VHpbo%2F20S4RVhHpVnQ%2BRL%2FkJ2po%3D&response-content-disposition=inline%3B%20filename%3DClassificacao_de_Patologias_da_Coluna_Ve.pdf> Acesso: 10/06/2018



Parabêns pela excelente síntese
Excelente