A Hanseníase, antigamente conhecida como Lepra, é uma das doenças mais antigas com registros de casos há mais de 4000 anos. É uma patologia infecciosa identificada em 1873 pelo cientista Armauer Hansen causada pela bactéria Mycobacterium leprae ou bacilo de Hansen.
O Ministério de Saúde do Brasil registrou, em 2016, mais de 28.000 casos da patologia, sendo o tratamento oferecido gratuitamente para não se tornar um problema de saúde pública. É válido ressaltar que a doença tem cura mas pode deixar sequelas se houver falta de tratamento.
A atuação fisioterapêutica no tratamento das sequelas e sintomas da hanseníase é de fundamental importância desde a prevenção até a reabilitação do paciente. Afinal o fisioterapeuta possui os recursos que podem auxiliar no processo de reparo de úlceras, atuar na prevenção e tratamento de deformidades, promover o fortalecimento, diminuição de quadros álgicos, dentre outros, sendo capaz de adaptar este indivíduo às novas condições físicas.r
O que é Hanseníase?
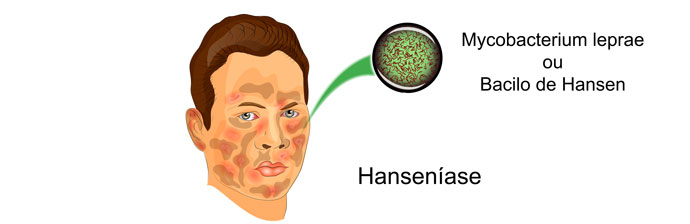
É uma doença infecciosa crônica, que possui uma evolução lenta, causada pela bactéria Mycobacterium leprae. O bacilo tem tropismo pela pele e nervos periféricos apresentando como principal alvo de acometimento os nervos e as células de Schwann.
Observa-se que o potencial incapacitante gerado pela patologia relaciona-se com o comprometimento neural pelo bacilo de Hansen e este depende da capacidade imunológica do hospedeiro, sendo as incapacidades atenuadas através do tratamento adequado e o diagnóstico precoce da doença.
Epidemiologia
A bactéria Mycobacterium leprae ou bacilo de Hansen foi descrita pelo norueguês Amauer Hansen, em 1873.
O homem é considerado como o único reservatório natural do bacilo. Sabe-se que a principal porta de entrada e via de eliminação da bactéria são as vias aéreas superiores, e a pele erodida pode ser, eventualmente, porta de entrada da infecção. Já secreções como suor, esperma, leite, e secreção vaginal, podem eliminar os bacilos, mas não têm importância na disseminação da infecção.
A prevalência da patologia tem declinado no mundo e a meta de eliminação vem sendo alcançada em vários países. Quinze países com mais de um milhão de habitantes foram considerados endêmicos pela Organização Mundial de Saúde, enquanto a doença se torna cada vez mais rara em alguns países ou regiões. O Brasil detém o segundo lugar no mundo em número absoluto de casos com o índice de detecção considerado muito alto. O Ministério de Saúde do Brasil registrou, em 2016, mais de 28.000 casos da patologia.
Causas
A patologia é causada pelo bacilo Mycobacterium leprae. Os indivíduos infectados eliminam o bacilo através das secreções nasais, da tosse, do espirro, e das gotículas da fala. Aqueles que já foram tratados e receberam alta não transmitem mais o bacilo, assim como os pacientes em tratamento regular desde as primeiras doses da medicação.
Sintomas
Os sintomas dependem da resposta do sistema imunológico do organismo afetado, podendo se manifestar mesmo após um longo período de incubação.
O paciente pode apresentar sintomas:
- Dermatológicos – manchas, placas, pápulas, nódulos, entre outros;
- Neurológicos – diminuição ou perda de sensibilidade, dor ou espessamento dos nervos, diminuição ou perda da força muscular dos olhos, mãos e pés;
- Sistêmicos – febre, dor, mal-estar, acometimento de órgãos como o fígado, baço, globo ocular, testículos e linfonodos.
Como diagnosticar
O diagnóstico da doença é essencialmente clínico e epidemiológico. O Ministério da Saúde do Brasil define como caso de Hanseníase para tratamento, quando um ou mais dos seguintes achados se encontram presentes: espessamento do tronco nervoso, baciloscopia positiva na pele e lesão de pele com alteração de sensibilidade.
No caso de dúvida em relação ao teste de sensibilidade deve-se utilizar provas complementares como o teste da histamina e da pilocarpina.
A pesquisa de possíveis alterações neurológicas ocorre através da palpação de nervos e sua avaliação funcional. Deve-se realizar a palpação dos troncos nervosos acessíveis e a avaliação funcional (sensitiva, motora e autonômica) daqueles mais freqüentemente comprometidos pela doença. Sendo avaliado na palpação o calibre do nervo em comparação com o contra-lateral, a presença de dor, fibrose ou nodulações. Geralmente os nervos avaliados são: nos membros superiores, o nervo ulnar, o mediano, radial e radial cutâneo; nos membros inferiores, o tibial posterior e o fibular comum; no segmento cefálico, o grande auricular e o nervo facial que é motor e não é palpável.
Para detectar precocemente as incapacidades, a avaliação da função motora de grupos musculares específicos deve ser realizada nos pacientes em tratamento.
A baciloscopia é o exame complementar mais útil no diagnóstico, sendo de fácil execução e baixo custo.
Outros exames podem ser necessários, como o exame histopatológico da pele nos casos em que há dúvidas diagnósticas ou na classificação, e pode ocorrer indicação da biópsia do nervo em casos especiais, quando há dúvida no diagnóstico diferencial com outras neuropatias.
Fatores de risco
Sabe-se que a hanseníase pode acometer ambos os sexos, com predominância do sexo masculino. O domicílio continua sendo um dos mais importantes espaços para a propagação da infecção, entre contatos intradomiciliares, com indivíduos que residem ou tenham residido com o doente nos últimos cinco anos. Ainda mais que o período de incubação da doença pode variar de 7 meses a 10 anos.
Estudos sugerem que os defeitos genéticos do sistema imunológico possam causar maior probabilidade de algumas pessoas serem afetadas.
Em regiões endêmicas os riscos de contrair a doença são maiores, como em algumas partes da Índia, China, Japão, Nepal, Egito e outras áreas, principalmente naquelas pessoas que estão em constante contato físico com pessoas infectadas.
Indivíduos que lidam com animais conhecidos como transportadores da bactéria, por exemplo, chimpanzé africano, tatu, dentre outros, também estão em risco, principalmente se não usarem luvas protetoras ao manusear os animais.
Tratamento fisioterapêutico – Facilitação Neuromuscular Proprioceptiva (FNP)
É uma técnica que combina mecanismos fisiológicos do controle neuromuscular com ativação dos impulsos dos Órgãos Tendinosos de Golgi. Um dos padrões da FNP é a contração-relaxamento, utilizado para o aumento de flexibilidade, caracterizado pelo uso da contração muscular ativa ocasionando uma inibição autogênica do músculo alongado.
Dessa forma ocorre o relaxamento muscular reflexo do músculo alvo que, associado ao alongamento passivo, promove o ganho de amplitude de movimento, importante para que o paciente com Hanseníase consiga executar os seus movimentos de maneira adequada.
Alongamento estático passivo
No alongamento estático passivo a posição extrema de amplitude de movimento é mantida por um intervalo de tempo, sem ativar o reflexo do alongamento, portanto, não tem ênfase na velocidade, mas na manutenção da posição.
O aumento de flexibilidade articular no paciente com hanseníase é importante pois a falta de flexibilidade acaba comprometendo a execução adequada dos movimentos.
Objetivos
Os objetivos da fisioterapia na Hanseníase são:
- Monitoramento da função neural, através de avaliação neurológica;
- Classificação do grau de incapacidades;
- Aplicação de técnicas preventivas;
- Confecção e adaptação de órteses, talas e palmilhas;
- Trabalho de força muscular;
- Evitar ou diminuir retrações dos tecidos moles;
- Manter ou recuperar a mobilidade articular;
- Evitar deformidades;
- Manter o tônus muscular;
- Diminuição do quadro de dor e edema;
- Orientação de repouso, quando necessário;
- Orientação das atividades de vida diária;
- Orientação sobre a utilização de calçados especiais, uso adequado de órteses de posicionamento, e sobre a marcha e deambulação de formas adequadas;
- Estimular a movimentação ativa e a realização de alongamentos;
- Promover o bem-estar do paciente;
- Melhorar a qualidade de vida do paciente.
Teste de sensibilidade
O fisioterapeuta possui vários recursos para testar a sensibilidade do paciente, segue uma dentre elas: na realização do teste de sensibilidade pelo menos quatro locais de cada palma da mão e de cada planta de pé devem ser testados.
Primeiro deve-se mostrar ao paciente, com os olhos abertos, o que o examinador irá fazer e só então solicitar que feche seus olhos. Tocar em cada um dos quatro lugares da palma da mão e da planta do pé com a ponta de uma caneta esferográfica.
Após pressionar delicadamente fazendo somente uma depressão pequena na pele, pedindo para o paciente apontar o lugar que foi tocado. Caso o paciente não sinta a pressão da primeira vez, deve-se testar o mesmo lugar uma segunda vez.
Outra forma de avaliação de sensibilidade são os monofilamentos de Semmes-Weinsten, que são utilizados para testar toque leve, pressão e sensação, sendo recomendados para monitorar a função e detectar o prejuízo sensorial desde um nível moderado até um estágio mais avançado.
Teste de força muscular das mãos e pés
Assim como o teste de sensibilidade, o fisioterapeuta possui vários instrumentos para testar a força muscular, dentre eles: na realização do teste de força muscular se avaliam quatro músculos em cada lado do corpo do paciente, sendo um músculo que afeta a pálpebra, dois músculos da mão e um músculo que controla o pé.
Fazer o registro como:
- (F) forte – quando a força parecer normal;
- (D) diminuída – quando a força estiver diminuída;
- (P) paralisado – quando não houver força para produzir o movimento que está sendo testado.
Para avaliar o músculo que afeta a pálpebra, pedir para o paciente fechar os olhos delicadamente. Assim se houver paralisia, haverá uma abertura remanescente entre as pálpebras superior e inferior.
Na avaliação dos músculos da mão, o nervo ulnar é avaliado segurando do segundo ao quarto dedos, então o paciente abre o quinto dedo enquanto é aplicada uma força contrária na face lateral da segunda falange. Já o nervo mediano, se avalia pedindo para o paciente elevar o polegar perpendicularmente ao plano da palma da mão, enquanto uma força contrária é aplicada na face lateral da falange proximal do polegar.
No músculo do pé, o nervo fibular é avaliado pedindo para o paciente levantar seu pé em dorsiflexão, então é aplicada uma força contrária no dorso do pé apoiando a mão sobre a região média do pé.
Teste de palpação de nervos periféricos
A palpação nervosa das áreas de acometimento mais comuns pode acabar detectando nervos periféricos espessados ou dolorosos estando correlacionados com a presença de incapacidades físicas ao exame inicial, podendo estarem associados com o estabelecimento de seqüelas neurológicas.
Geralmente os seguintes nervos são palpados na avaliação:
- Nos membros superiores: nervo radial, nervo ulnar, nervo mediano, e nervo radial cutâneo;
- Nos membros inferiores: nervo fibular, e nervo tibial posterior.
Os melhores exercícios no tratamento fisioterapêutico
Os exercícios também devem ser realizados em membros inferiores pela compressão do nervo fibular comum, no joelho, e no nervo tibial posterior, no tornozelo, ainda mais que essa enervação afetada pode inclusive, posteriormente, gerar ulcerações.
A mobilização neural, também chamada de neurodinâmica, parte do princípio que comprometimentos da fisiologia e da mecânica do sistema nervoso podem gerar disfunções próprias do sistema neural ou em estruturas musculoesqueléticas por ele inervadas, portanto o restabelecimento da sua biomecânica e fisiologia adequada, através do movimento e/ou tensão, permitem recuperar a extensibilidade e a função equilibrada desse sistema, bem como das estruturas comprometidas, sendo uma ótima opção para aliviar a dor neuropática nos pacientes com Hanseníase, inclusive Veras, Vale, Mello, Castro e Dantas (2011).
Neste estudo concluíram que houve uma redução dos níveis de dor, avaliados através da escala EVA, nos indivíduos portadores de Hanseníase com lesão do nervo fibular comum foram submetidos ao tratamento de mobilização neural comparado ao grupo submetido ao tratamento convencional após o período de intervenção.
Em relação às alterações de sensibilidade pode ser realizada a dessensibilização com massagem de deslizamento e dígito-percussão.
Os exercícios de fortalecimento muscular podem ser realizados através do uso de caneleiras e halteres, com exercícios isométricos em cadeia fechada, e exercícios calistênicos com a bola suíça para favorecer o retorno venoso.
Para o relaxamento, utilizam-se massoterapia, trações e pompage na região lombar e cervical, lembrando dos exercícios de mobilização articular para evitar contraturas e deformidades, e trabalho de propriocepção de membros superiores e inferiores com a bola suíça, cama elástica, prancha proprioceptiva, circuito de obstáculos, dentre outros.
Para a correção postural, pode-se promover a conscientização postural através do tapping manual.
O papel do fisioterapeuta no tratamento
A Hanseníase, através de uma evolução lenta, comumente se manifesta principalmente através de sinais e sintomas dermatoneurológicos, como lesões nos nervos periféricos (olhos, mãos e pés) e na pele.
Nota-se que o comprometimento dos nervos periféricos é a característica principal dessa patologia, assim podendo provocar incapacidades físicas que podem, inclusive, evoluir para algumas deformidades.
Nesse cenário, em decorrência das manifestações clínicas apresentadas pela doença, a fisioterapia tem um papel de grande relevância no tratamento desses pacientes atuando desde a avaliação assim como também na prevenção de possíveis consequências adquiridas após o contágio.
O fisioterapeuta é capaz de atuar na prevenção de contraturas e deformidades, além de atuar no tratamento das úlceras, analgesia, propriocepção, melhora de sensibilidade, dar orientações para o paciente e a sua família, proporcionando uma melhor qualidade de vida e consequentemente menores taxas de incidência e prevalência de agravos crônicos.
Cuidados e restrições
Para atuar na prevenção das incapacidades é importante a modificação do comportamento do paciente. É fundamental, então, uma cuidadosa e correta abordagem para as ações de prevenção de forma que o indivíduo as considere como atividades normais de seu cotidiano, portanto, estabelecer uma relação de confiança é fundamental neste processo. Adaptar as atividades de prevenção às disponibilidades materiais e à cultura do paciente também é determinante no sucesso do tratamento.
A escolha da técnica de alongamento utilizada na abordagem é importante para uma melhor resposta no tratamento, em uma pesquisa realizada por Diaz, Moro, Binotto e Fréz (2008) onde foi realizado um estudo comparativo entre os alongamento passivo estático e alongamento proprioceptivo foi concluído que o alongamento através da técnica FNP produziu um acréscimo significativo na amplitude de movimento do tornozelo e extensão do punho, ao contrário do alongamento estático passivo, que não produziu resultados significativo em ganho de movimento articular.
A orientação na realização de exercícios, marcha adequada e posicionamento realizados no domicílio e nas atividades de vida diária são fundamentais para a melhora do paciente, sempre reforçando para o mesmo que, no caso de dor forte nos membros superiores ou inferiores, apresentação de edema nos membros superiores e inferiores, e apresentação de reação hansênica ou neurite, procurar ajuda profissional.
É imprescindível a prevenção de úlceras, portanto, o profissional deve estar atento em relação ao nervo tibial posterior que é o principal nervo acometido pelo bacilo de Hansen nos membros inferiores, gerando déficits sensitivos, autonômicos e motores, e posteriormente úlceras plantares como lesões secundárias por causa da predisposição da região plantar a pressões externas e tensões durante a marcha. Essas úlceras se não forem tratadas podem infectar e evoluir para quadros de osteomielites, reabsorções ósseas e progressivamente amputações.
Conclusão
Infelizmente quando se fala em Hanseníase o medo e o estigma construídos no decorrer dos anos desde os tempos bíblicos acabam impedindo a procura pelo diagnóstico e tratamento da patologia, sendo que as ações mais eficientes para que não ocorra a transmissão são o diagnóstico precoce e o tratamento. A partir do momento que o paciente inicia o tratamento não ocorre mais a transmissão.
As incapacidades e deformidades decorrentes da doença podem acarretar muitos problemas, como diminuição da capacidade de trabalho, limitação da vida social e problemas psicológicos que são responsáveis, também, pelo estigma e preconceito contra os portadores.
Nota-se que a Hanseníase pode deixar profundas cicatrizes no ser humano, o estigma permanece em seu corpo, em sua mente e em sua alma. Sendo assim, é muito importante as ações multidisciplinares na promoção da saúde e qualidade de vida desses pacientes, e o empenho do profissional de saúde na orientação e informação em relação à doença junto ao paciente, seus familiares e aqueles que fazem parte do seu convívio social.



Qual médico devo procurar para que possa encaminhar um profissional para que possa começar o tratamento dos nervos ,sinto dores fortes ,mesmo usando os corticóides é antiflamatios é acho que não tô tendo resultado sastisfotorio .
Tive intolerância à dapsona. Fiquei com muita anemia agora comecei tratamento com ofloxacino. Irá aumentar meu tempo de tratamento que será de 1 ano?
Quais os exercícios físicos que posso fazer para melhorar as dores nos pés, não estou aguentando de tanta dor, estou fazendo tratamento pra hanseníase desde o dia 3/08/2020,e só a 2 dias não estou suportando a dor nos pés