Hoje, dia 29 de outubro, é comemorado o dia mundial de combate ao AVC. Para comemorar essa data decidimos publicar uma matéria sobre o assunto! Acompanhe abaixo.
O Acidente Vascular Cerebral é uma das principais causas de morbidade e mortalidade, causando um grande impacto na qualidade de vida dos doentes.
O AVC acontece quando existe uma anomalia dos vasos sanguíneos do sistema nervoso central, que acarreta em uma perda de fornecimento de oxigênio e nutrientes ao tecido cerebral, resultando em uma paralisia da área que ficou sem circulação sanguínea adequada.
Essa situação gera um comprometimento neurológico focal (ou global, algumas vezes) de ocorrência súbita e duração de mais de 24 horas.
O AVC pode ser classificado em AVC isquêmico, quando há interrupção do fluxo sanguíneo, e AVC hemorrágico, quando há ruptura de um vaso sanguíneo, causando hemorragia local.
O que é um AVC?
Segundo a Organização Mundial da Saúde, o AVC (acidente vascular cerebral) é uma doença de origem multifatorial, ou seja, existe uma combinação de fatores de risco que influencia a probabilidade de um indivíduo sofrer um AVC.
Sintomas
Alguns sinais podem auxiliar qualquer indivíduo a identificar o início de um AVC, utilizando para tal a sigla em inglês FAST (Face Dropping, Arm weakness, Speech difficulty, Time to call 911).
Traduzindo para o português, essa sigla pode ser entendida como:
- Face Paralisada em um dos Lados;
- Fraqueza para Mover o Membro Superior;
- Fala com Dificuldades e Necessidade Urgente de Entrar em Contato com o Serviço de Emergência na Presença desses Sinais.
Os sinais clínicos mais comuns encontrados em função dessa complicação vascular são:
- Perda ou Diminuição da Atividade Motora;
- Hipertonia Elástica e Alterações Proprioceptivas Manifestadas no Hemicorpo Contralateral à Lesão, Caracterizando um Quadro Denominado de Hemiplegia.
Após a estabilização dos sintomas e retorno do paciente ao seu lar, algumas tarefas que antes eram realizados de forma habitual podem se tornar difíceis ou até mesmo impossíveis sem a ajuda de uma outra pessoa, como:
- Pentear Cabelos;
- Escovar os Dentes;
- Tomar Banho Sozinho;
- Se Vestir;
- Se Alimentar Sozinho;
- Escrever;
- Dirigir;
- Levantar;
- Deambular.
Causas
O AVC isquêmico pode ser de causa trombótica ou embólica.
No trombótico, ocorre um coágulo que bloqueia a artéria que leva sangue ao cérebro, situação conhecida também como trombose cerebral. Na trombose cerebral um coágulo de sangue é formado em uma artéria principal.
Já na embólica, o bloqueio é causado por um coágulo, bolha de ar ou glóbulo de gordura, que se forma num vaso sanguíneo e é levado pela corrente sanguínea para o cérebro.
O AVC pode ainda ser causado por um bloqueio em pequenos vasos sanguíneos numa parte profunda do cérebro.
O AVC hemorrágico é um derrame que acontece quando um vaso sanguíneo arrebenta no cérebro, que pode ser provocado por uma hemorragia intracerebral ou parenquimatosa, quando um vaso sanguíneo arrebenta dentro do cérebro, ou por uma hemorragia subaracnóidea, que ocorre entre o cérebro e o crânio.
Fatores de risco
O fator de risco é um aspecto de comportamento pessoal ou do estilo de vida, da exposição ao meio ambiente, ou uma característica própria ou herdada do indivíduo que se sabe estarem associados com condições importantes de se prevenir para proteger a saúde.
Em relação ao AVC existem fatores de risco modificáveis e não modificáveis, que são importantes para o desencadeamento da doença. São eles:
Fatores de risco não modificáveis para o AVC
- Idade: Estima-se que em cada 10 anos, depois dos 55 anos, o risco de AVC se duplique;
- Gênero: Os homens apresentam maior incidência de AVC do que as mulheres, para a mesma idade. Porém, a gravidez, o parto e a menopausa colocam a mulher numa situação de risco para o AVC devido às alterações hormonais;
- Hereditariedade: A hereditariedade também está associada a um maior risco de AVC. Esse risco pode acontecer pela transmissão mendeliana de doenças hereditárias raras ou pela transmissão de fatores poligênicos como a facilidade de desenvolver determinados fatores de risco vascular.
Fatores de risco modificáveis para o AVC
Hipertensão Arterial: Aumenta em 3 a 4 vezes o risco de AVC, sendo considerada a responsável pela metade de todos os casos.
Tabagismo: Aumenta em cerca de 2 a 4 vezes a probabilidade de ter um AVC.
Colesterol Alto: Também está relacionada com o risco de AVC isquêmico, pois contribui diretamente para o desenvolvimento de arteriosclerose. A arteriosclerose das artérias extra e intracraniana é responsável por cerca de dois terços dos AVCs isquêmicos.
Patologia Cardíaca: A fibrilação auricular é um enorme fator de risco de AVC. O risco de ocorrência/recorrência de um AVC se encontra substancialmente aumentado após um acidente vascular transitório ou AVC prévio. Doença coronariana, infarto agudo do miocárdio ou doença arterial periférica também são preditores de AVC.
Diabetes Mellitus: Diabéticos têm uma maior susceptibilidade à arteriosclerose e uma maior prevalência de fatores de risco aterogênicos, como a hipertensão arterial e dislipidemia.
Álcool: O consumo excessivo constitui um fator de risco para o AVC.
Obesidade: Além de estar associada a um maior risco de AVC, tem correlação com outros fatores de risco como hipertensão arterial e diabetes mellitus, aumentando a probabilidade do AVC.
Sedentarismo: Vários estudos consideram que a falta de exercício é um fator de risco para o desenvolvimento de AVC.
Diagnóstico
O diagnóstico no hospital deve ser começado com um exame neurológico breve e objetivo, porém detalhado para excluir alguns diagnósticos diferenciais.
Assim que o paciente for estabilizado, alguns exames são importantes e outros essenciais durante o atendimento.
Os exames de imagem são utilizados para diagnosticar:
- O Tipo;
- A Localização;
- O Tamanho da Lesão Causada pelo AVC.
A tomografia de crânio sem contraste é o método utilizado para excluir hemorragia intracraniana, porém tem a desvantagem de ser pouco sensível para infartos pequenos, principalmente os localizados na fossa posterior.
Já a ressonância magnética permite visualizar a região isquemiada em poucos minutos do início dos sintomas, identificando o tamanho da lesão com maior sensibilidade para detectar isquemia de fossa posterior.
Sequelas do AVC
O achado clínico típico é o déficit neurológico súbito, sendo que a manifestação clínica depende da topografia anatômica de um determinado território vascular.
Quando há a presença de rebaixamento do nível de consciência sugere-se que há lesões supratentoriais extensas ou acometimento do tronco encefálico.
Na tabela abaixo serão descritos os déficits neurológicos de acordo com a artéria comprometida:
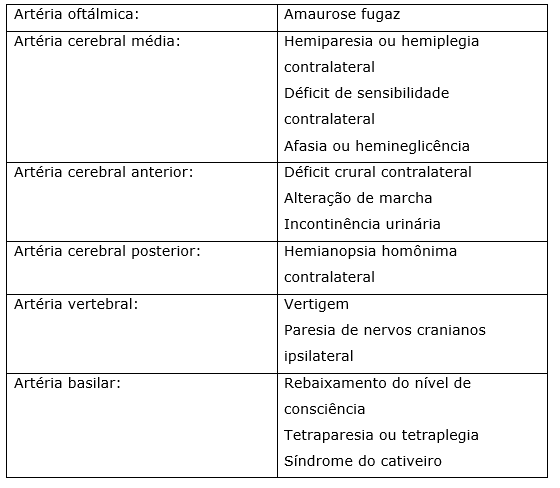
Geralmente o AVC pode cursar com cinco tipos principais de déficits:
- Paralisia e Alterações da Motricidade;
- Alterações Sensoriais;
- Alterações da Comunicação;
- Alterações Cognitivas;
- Distúrbios Emocionais.
Paralisia e alterações da motricidade
A paralisia é uma das disfunções mais comuns e ocorre no lado contra-lateral à região do cérebro afetada, envolvendo parte ou mesmo toda a metade do corpo, podendo ser total (hemiplegia) ou parcial (hemiparesia).
O paciente pode apresentar também problemas de equilíbrio e/ou coordenação, quando o cerebelo é afetado.
Alterações sensoriais
Os pacientes que sofreram AVC podem apresentar diminuição ou abolição da sensibilidade superficial (tátil, térmica e dolorosa), o que contribui para o risco de auto-lesões.
Eles podem apresentar ainda parestesias e sensações cutâneas mesmo na ausência do estímulo (frio, calor, pressão, formigamento).
Também são frequentes os distúrbios do campo visual, sendo o mais comum a hemianopsia.
Frequentemente os pacientes apresentam uma variedade de síndromes de dor crônica, que são resultantes da lesão do sistema nervoso (dor neuropática).
Essa dor pode ser de moderada a intensa, com irradiação para o ombro em membros paralisados, conhecida como ombro doloroso.
O ombro doloroso contribui para:
- Diminuição do Membro Superior;
- Depressão;
- Privação de Sono;
- Pode Estar Associado a um Pior Prognóstico.
Outra manifestação pode resultar da lesão das vias sensoriais do cérebro, provocando a transmissão de falsos estímulos que cursam com a experiência de dor no lado afetado. Essa síndrome dolorosa afeta de 2 a 6% dos pacientes com AVC.
Também é comum que os pacientes apresentem incontinência urinária após o AVC, principalmente nos indivíduos mais idosos, mais incapacitados e com maior deterioração cognitiva.
Essa incontinência é resultado da combinação de déficits motores e sensoriais ou até devido a falta de mobilidade, sendo um preditivo de mau prognóstico funcional.
Já a incontinência fecal costuma se resolver em duas semanas na maioria dos casos.
Alterações da comunicação
A afasia geralmente está associada à lesão do hemisfério dominante. A lesão da área de Broca pode levar a afasia expressiva, com dificuldade em formar frases de forma gramatical correta e com coerência.
Já uma lesão de Área de Wernicke leva à afasia receptiva, com o paciente apresenta dificuldade na compreensão e discurso incoerente. Nesses casos os indivíduos elaboram frases gramaticais corretas, mas sem significado.
Quando todos os parâmetros são afetados o resultado é uma afasia global.
Um tipo de afasia menos grave é a afasia amnésica, onde o paciente esquece grupos de palavras inter-relacionados, como nome de pessoas ou objetos.
O paciente com AVC pode ter também a disartria, que consiste na perturbação motora dos órgãos da fonação.
Alterações cognitivas
Os pacientes podem apresentar alterações cognitivas gerais (processamento mais lento da informação) ou pode ocorrer em um domínio específico (orientação, atenção, memória, visão espacial e construtiva, flexibilidade mental, planejamento e organização, linguagem).
Alguns indivíduos podem ter dificuldade de raciocinar ou perder a capacidade de fazer planos, compreender significados e fazer novas aprendizagens.
A memória pode ser afetada, com os pacientes apresentando dificuldade em aprender novos conceitos ou habilidades e dificuldade em lembrar ou recuperar a informação aprendida.
É muito frequente a presença de apraxia e agnosia.
A apraxia consiste na incapacidade de programar uma sequência de movimentos, quando as funções motoras e sensoriais estão aparentemente preservadas.
Os pacientes com apraxia conseguem realizar ações de forma automática, mas não de forma voluntária.
Já a agnosia é a incapacidade de reconhecer objetos familiares e lhe dar uma função, sem que os órgãos sensoriais estejam lesionados.
A anosognosia é a incapacidade de reconhecer as limitações físicas após o AVC.
O paciente pode apresentar alterações na imagem e esquema corporal, apresentando a negligência unilateral, onde há uma incapacidade de responder a objetos ou estímulos sensoriais de uma metade de corpo, geralmente do lado afetado.
Distúrbios emocionais
Muitos pacientes após o AVC começam a sentir:
- Medo;
- Ansiedade;
- Frustração;
- Raiva;
- Tristeza;
- Uma Enorme Mágoa por suas Perdas Físicas e Psicológicas.
Esses sentimentos representam, até certo nível, uma resposta normal ao trauma psicológico do acidente vascular cerebral.
Porém, a lesão de estruturas cerebrais também pode ser responsável por algumas alterações emocionais e personalidade.
A depressão é o distúrbio emocional mais comum, sendo descrita em até 1/3 dos pacientes com AVC.
Alguns sinais que podem indicar depressão:
- Distúrbios do Sono;
- Alterações na Alimentação;
- Letargia;
- Falta de Motivação;
- Isolamento Social;
- Cansaço;
- Auto-aversão;
- Pensamentos suicidas.
A ansiedade pode ser provocada por situações, como medo de cair durante as transferências ou de conviver com pessoas.
Pode também ser um transtorno generalizado e não relacionado comum fator desencadeante específico. A ansiedade pode estar associada também ao stress pós traumático.
Tipos de AVC
Isquêmico
No AVC isquêmico ocorre lesão neuronal por falta de oxigênio e nutrientes com consequente diminuição das reservas de energia do tecido nervoso, decorrente de trombose de um vaso, embolia ou da diminuição da perfusão cerebral.
O tecido encefálico é muito sensível a curtos períodos de isquemia, onde a sobrevivência desse tecido depende da intensidade e da duração da isquemia, além da disponibilidade de circulação colateral.
Em animais experimentais, quando o suprimento sanguíneo ao encéfalo é interrompido, o oxigênio é esgotado em 2 a 8 segundos, sendo que a necrose irreversível do tecido cerebral é demonstrada histologicamente em 3 a 4 minutos.
Na região onde há redução crítica de fluxo sanguíneo, se observa uma zona central de lesão irreversível.
Ao redor dessa área existe outra denominada penumbra isquêmica, cujo destino depende do tempo de isquemia e da presença de circulação colateral.
O AVC do tipo isquêmico pode ser classificado em:
- Ataque Isquêmico Transitório: apresenta um quadro agudo com perda de função, regredindo em menos de 24 horas;
- Déficit Neurológico Isquêmico Reversível: ocorre quando a reversão do quadro neurológico acontece em tempo superior a 24 horas, porém inferior a três semanas;
- AVC em Progressão: acontece quando o déficit focal piora ou melhora em um determinado período de tempo. É necessária uma reavaliação completa periódica do paciente em 30 a 60 minutos;
- Infarto Cerebral ou AVC completo: ocorre quando o déficit neurológico persiste por mais de três semanas.
Hemorrágico
O AVC hemorrágico apresenta elevada morbidade e mortalidade, onde mais que 1/3 dos pacientes morre em 30 dias e apenas 1/5 recupera independência funcional após 6 meses.
No AVC no tipo hemorrágico ocorre uma ruptura de um vaso intracraniano com consequente extravasamento do sangue para o parênquima.
O AVC hemorrágico pode ser profundo, quando ocorre nos núcleos:
- Da base;
- Tálamo;
- Ponte e Cerebelo;
- Lobar;
- Quando o Sangramento Ocorre nos Lobos Cerebrais.
Formas de tratamento do Acidente Vascular Cerebral
Tratamento médico
O médico tem um papel importante na gestão multidisciplinar, recomendando para o paciente o melhor programa de reabilitação que se adeque às necessidades particulares de cada indivíduo.
Um tratamento médico completo dos AVCs inclui estratégias para:
- Melhorar a Perfusão Cerebral, Restabelecendo a Circulação e a Oxigenação;
- Manter a Pressão Sanguínea Adequada;
- Manter um Débito Cardíaco Suficiente;
- Manter/restaurar o Equilíbrio de Líquidos e Eletrólitos;
- Manter os Níveis de Glicose no Sangue Dentro da Faixa Normal;
- Controlar Ataques e Infecções;
- Controlar Pressões Intracranianas e Hérnias com Agentes Antiedema;
- Manter a Função da Bexiga Urinária;
- Manter a Integridade da Pele e das Articulações;
- Solicitar Apoio Multidisciplinar de Acordo com a Necessidade de Cada Paciente.
Terapia ocupacional
Assim como na fisioterapia, os terapeutas ocupacionais procuram promover as capacidades motoras e sensoriais, ensinando o paciente mecanismos adaptativos de atividades que fazem parte da rotina diária como cuidados pessoais, preparação de refeições e limpeza da casa.
Os terapeutas ocupacionais orientam quanto a melhor forma para adaptar os carros especiais para permitir que eles possam ter aulas de condução respeitando sua nova condição física.
Além disso, podem também estimular os pacientes a regressarem as atividades que lhes davam prazer antes do AVC.
Fonoaudiologia
O fonoaudiólogo vai trabalhar para maximizar a comunicação e reduzir as dificuldades linguísticas, auxiliando com a afasia e desenvolvendo formas de se comunicar.
O fonoaudiólogo também auxilia nas disfunções da mastigação e deglutição.
Psicologia
O psicólogo fornece informação e auxílio para o paciente e familiares, ajudando com as repercussões do AVC e auxiliando a lidar com as adversidades causadas pelas sequelas da doença.
Fisioterapia
Atua em todo o processo de reabilitação física do paciente. A seguir serão descritos os detalhes do tratamento fisioterapêutico.
Qual a importância do fisioterapeuta na reabilitação?
O fisioterapeuta é o profissional especializado no tratamento de disfunções resultantes dos distúrbios motores e sensoriais causados pelo AVC.
O profissional fará:
- Uma Avaliação de Força;
- Resistência;
- Amplitude de Movimento;
- Alterações da Marcha;
- Déficits Sensoriais.
Após essa avaliação um plano de reabilitação individualizado será traçado, com o objetivo de:
- Promover a Recuperação do Controle Motor;
- A Independência Funcional;
- Otimizar a Estimulação Sensorial;
- Prevenir Complicações Secundárias.
A fisioterapia vai permitir ao paciente de AVC readquirir o uso dos membros afetados, desenvolvendo mecanismos compensatórios para reduzir o impacto dos déficits residuais e estabelecer uma conduta de exercícios que irão manter as novas capacidades adquiridas.
Quais formas de fisioterapia podemos aplicar no paciente?
Abordagens neuro-reabilitativas e técnicas terapêuticas para o paciente com AVC tem sido desenvolvidas ao longo dos anos. São elas:
- Tratamento Neuroevolutivo;
- Terapia de Movimento da Hemiplegia – Abordagem de Brunnstrom;
- Facilitação Neuromuscular Proprioceptiva;
- Técnicas de Estimulação Sensorial;
- Cinesioterapia;
- Eletroterapia;
- Terapia Manual;
- Hidroterapia.
Como funciona o tratamento?
Fase aguda
Uma reabilitação de baixa intensidade pode ser benéfica ainda no local de assistência aguda após estabilização do paciente, que ocorre tipicamente em 72 horas.A mobilização precoce previne ou minimiza os efeitos da imobilidade.
Uma reorganização funcional é promovida por meio da estimulação inicial e da utilização do lado com hemiparesia.
O fisioterapeuta deve traçar uma conduta de reabilitação que trate de suas metas e insista na retomada das AVDs (atividades de vida diária) e da função independente.
Os terapeutas devem sempre observar o paciente em relação ao potencial risco de emergências médicas (arritmias cardíacas, TVP, pressão arterial descontrolada, novo AVE, etc.)
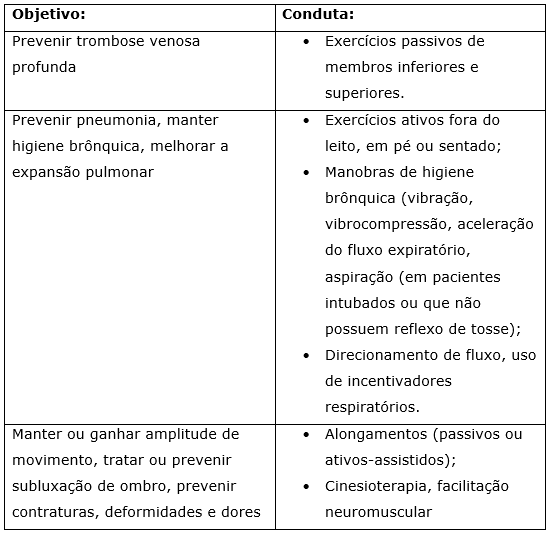
Os objetivos e condutas da fase aguda são:
Fase pós-aguda
O estágio da alta e da transferência é um período crítico da reabilitação do paciente com AVC, requerendo conduta fisioterapêutica específica.
Em um paciente hospitalizado é preciso tomar a decisão de fazê-lo voltar para casa ou ir para uma casa de repouso.
O fisioterapeuta deve fazer visitas à casa do paciente (ou o local em que ele ficará após a alta) para possibilitar que suas habilidades motoras sejam mantidas quanto estiver em casa.
Após a alta é preciso que o contato com o fisioterapeuta continue, para que o tratamento continue sendo realizado de forma ambulatorial ou em domicílio.
O processo de conduta na fisioterapia tem como objetivo maximizar a capacidade funcional e evitar complicações secundárias, para permitir ao paciente que reassuma todos os aspectos da vida em seu próprio meio.
Os pacientes com sequelas de AVC seguem uma rotina de intervenção e tratamento, que consiste, dentro das limitações do paciente, restabelecer funções ou minimizar as sequelas deixadas.
Deve-se elaborar um programa de tratamento que atinja o máximo das expectativas do paciente, de forma que as expectativas do fisioterapeuta não intervenham de forma mais significante do que as do próprio paciente.
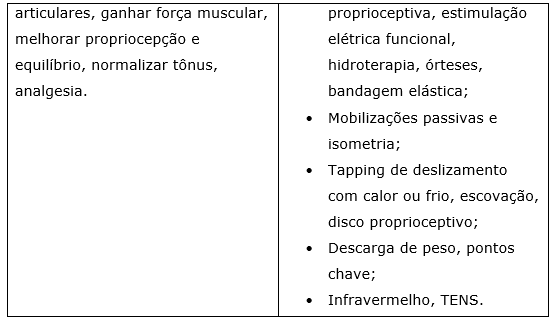
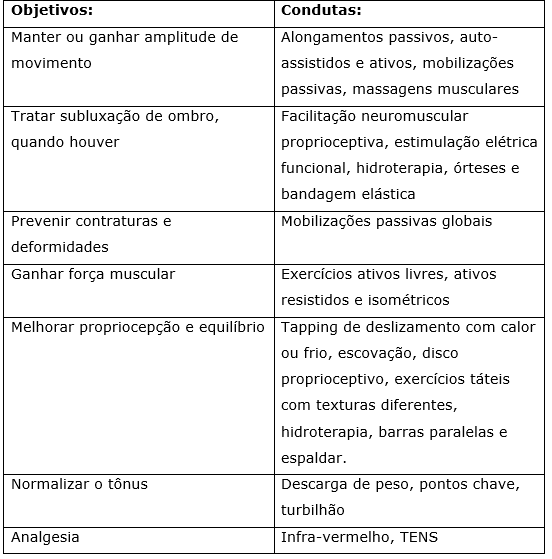
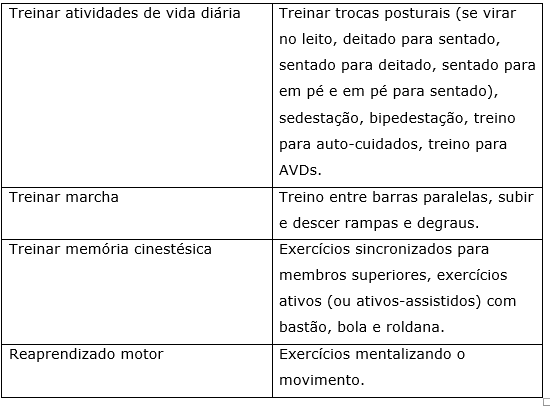
Os objetivos e condutas da fase pós-aguda e tardia são:
Conclusão
O AVC é uma das principais causas de morbidade e mortalidade no mundo, que causa sequelas e limitam drasticamente a qualidade de vida do paciente.
O paciente de AVC precisa ser acompanhado por uma equipe multidisciplinar que irá cuidar de todas as etapas do processo de reabilitação, tratando as sequelas físicas e psicológicas resultantes da doença.
A fisioterapia é o melhor recurso para reabilitação física e traz inúmeros benefícios, com o objetivo principal de fazer com que o paciente possa readquirir suas capacidades perdidas, tornando-o novamente independente e restabelecendo sua qualidade de vida.




Matéria bem explicativa Muito bom!
Ótima, matéria. MAS, faço uma ressalva. Treinos de atividades de vida diária devem ser feito, exclusivamente, por terapeutas OCUPACIONAIS.
Muito bom estes estudos.
Amei o conteúdo.
Eu amei essa materia,era exatamente oque eu procurava,5 estrelas🍀😍
A fisioterapia deve ser realizada guantas vezes na semana no caso de procurar um profissional pos meu pai teve um AVC e estou a procura de informações dês de já agradeço
muito importante essa disciplina
Muito bom sobre a matéria excelente esclarecimento gostei muito.
Adorei a forma clara e simples… conteúdo extremamente importante facial de entender, Parabéns.
Matéria bem explícita