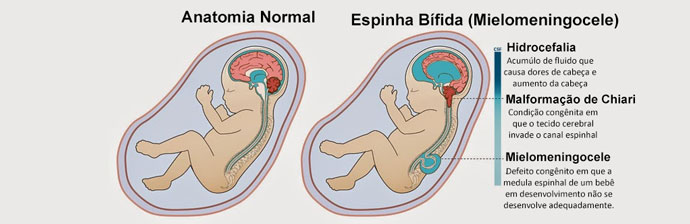
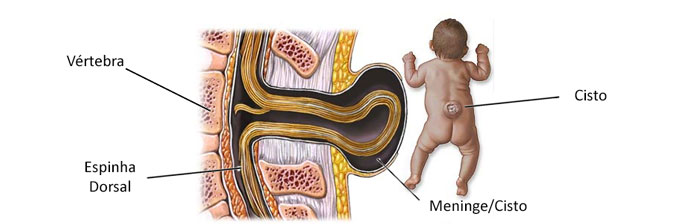
A mielomeningocele é uma malformação embrionária do sistema nervoso central caracterizada pela protrusão cística – contendo a medula espinhal e as meninges – causada pela falha no fechamento do tubo neural, podendo ocorrer na terceira e quarta semanas de gestação.
Dessa forma, resulta numa abertura vertebral, músculo-fascial, dural e cutânea com protrusão e exposição da medula espinhal que se encontra aberta em forma plana, resultando numa alteração funcional da medula em diversos graus, dependendo do nível em que ocorre.
Ela se caracteriza como uma protrusão cística contendo a medula espinhal e as meninges. É uma alteração com ocorrência, aproximadamente, 0,1 a 10 casos para cada mil nascidos vivos e é considerada como a segunda causa de deficiência motora infantil.
Os problemas físicos geralmente associados à mielomeningocele incluem graus variados de déficits neurológicos e sensório-motores, disfunções urogenitais e intestinais, malformações esqueléticas, entre outros. Sendo que a gravidade e o grau de inabilidade depende do local e do nível em que ocorreu a lesão medular, bem como, de outros fatores neurológicos.
Portanto, tendo em vista todos estes aspectos, nota-se o quanto é necessário se fazer uma abordagem fisioterapêutica precoce nestes pacientes, buscando eliminar ou minimizar as alterações proporcionadas pela lesão.
Tipos de espinha bífida
Sabe-se que os defeitos de fechamento do tubo neural podem acontecer na porção cranial, gerando malformações como encefalocele e anencefalia ou na porção caudal resultando em espinha bífida, que pode ser subdividida em oculta ou fechada e aberta ou cística.
Espinha Bífida oculta ou fechada
Ocorre quando está coberta por um tecido cutâneo, comumente com algum depósito de tecido adiposo anômalo ou apêndice epidérmico sobrejacente à malformação. Pertencem a esse grupo alterações como meningocele, lipomas lombossacros, seio dérmico, diastematomielia e mielocistocele.
Espinha Bífida aberta ou cística
Ocorre quando há tecido nervoso exposto sem cobertura da pele, podendo estar recoberto por uma fina camada epitelial contendo líquor, sem barreira de proteção contra o meio externo, com aspecto cístico.
Etiologia
Estudos revelam que a incidência global de mielomeningocele varia de 0,1 a 10 casos para cada mil nascidos vivos. O Brasil é referido como sendo o quarto pais com maior incidência de espinha bífida entre 41 países pesquisados, com taxa de 1,139 a cada mil nascidos vivos.
É uma patologia multifatorial, sendo:
Fatores genéticos
Foi observado que há um risco aumentado de 3 a 5% de recorrência de mielomeningocele após a gestação prévia de uma criança com defeito de fechamento do tubo neural. Também pode apresentar o risco de 3 a 5% um portador de defeito do tubo neural de ter um filho com mielomeningocele, sendo um risco estimado para parentes consanguíneos de primeiro grau. Ainda parentes de segundo grau de um portador da patologia (irmãos e avós) tem risco estimado de 1 a 2%.
Em relação às etnias a incidência é menor entre negros e asiáticos.
Fatores ambientais
Estudos epidemiológicos evidenciaram significativamente a associação do risco aumentado de gestações com defeitos de fechamento do tubo neural, como a mielomeningocele, com baixas condições socioeconômicas, baixa escolaridade dos pais, idade materna inferior a 19 anos e superior a 40 anos, origem hispânica, exposição à hipertermia no início da gestação, hiperglicemia ou diabetes, obesidade materna, medicamentos antagonistas do folato e anticonvulsivantes.
Fatores nutricionais
O ácido fólico tem um papel importante na prevenção da mielomeningocele, afinal sabe-se que o metabolismo do folato regula uma complexa rede de vias biológicas básicas que são vitais para o crescimento, diferenciação e proliferação celular. Os processos incluem o metabolismo da metionina, transulfuração, síntese de purinas e pirimidinas, síntese de serina-glicina, metilação biomolecular, síntese de lipídios de membrana e metabolismo de drogas.
Portanto, a formação do tubo neural consiste numa atividade metabólica intensa na qual a participação sincronizada de seus componentes é fundamental e onde a ação anormal de um gene ou um cofator dessa via pode afetar o balanço dos seus processos metabólicos gerando uma falha no fechamento apropriado do tubo neural.
É imprescindível para a prevenção da ocorrência dos defeitos de fechamento do tubo neural o consumo de 0,4 a 1 mg por dia de ácido fólico pelo menos três meses antes de engravidar até os três primeiros meses de gestação. Afinal, começar o uso após o diagnóstico da gestação seria ineficaz, porque o defeito pode acontecer nas primeiras três semanas pós-ovulação.
Causas da Mielomeningocele
Muitas são as causas que podem estar relacionadas à falha no fechamento apropriado do tubo neural. Entre elas:
- Associação de baixas condições socioeconômicas com um consumo ineficiente de ácido fólico;
- Exposição da gestante a hipertermia pode desencadear na redução ou inativação da atividade enzimática de componentes metabólicos relacionados ao ciclo do folato e demais processos envolvidos na formação do sistema nervoso;
- Estresse oxidativo e a falha no controle apoptótico relacionados com a idade celular e exposição a agentes ambientais nocivos contribuem para a ocorrência de defeitos de fechamento do tubo neural;
- Distúrbios do metabolismo energético – como a hiperglicemia e a diabetes – podem resultar na expressão gênica de proteínas deletérias na formação do tubo neural;
- Pleomorfismos genéticos entre etnias podem predispor ou proteger o indivíduo quanto à ocorrência de mielomeningocele.
Sintomas
O indivíduo com mielomeningocele pode apresentar sintomas como:
- Paraplegia flácida e alteração sensitiva abaixo da lesão;
- Paralisia do membros inferiores;
- Dificuldade ou inabilidade para adquirir ou manter-se em postura ortostática e deambular;
- Distúrbios musculoesqueléticos, especialmente nos tecidos moles e periarticulares;
- Alterações posturais, caracterizadas, sobretudo, por hiperescoliose ou hipercifose;
- Déficits sensoriais, cognitivos, tônicos e tróficos;
- Alteração da densidade mineral óssea, a partir dos seis anos de idade, correlacionada a um aumento da percentagem corporal de tecido adiposo;
- Úlceras de pressão;
- Mal perfurante plantar;
- Hidrocefalia;
- Síndrome da medula presa;
- Disfunção vesical, intestinal e sexual;
- Infecções de repetição;
- Incontinência urinária;
- Refluxo;
- Deformidades em tronco e membros inferiores;
- Obesidade;
- Apnéia do sono;
- Alergia ao látex;
- Dificuldade de aprendizagem;
- Risco de desajuste psicossocial.
Classificação funcional
A mielomeningocele pode ser classificada em níveis funcionais conforme o comprometimento neurológico.
- Nível torácico: sem movimentos ativos dos membros inferiores;
- Nível lombar alto: apresenta atividade dos músculos psoas, adutores, e eventualmente o quadríceps;
- Nível lombar baixo: apresenta movimentação dos músculos psoas, adutores, quadríceps, flexores mediais do joelho, e eventualmente tibial anterior e/ou glúteo médio;
- Nível sacral: apresentam-se em atividade os músculos antes citados e também os flexores plantares e/ou extensores do quadril.
Fatores de risco
A falta ou diminuição do ácido fólico é considerado o fator de risco mais importante para a mielomeningocele. Tanto que a suplementação periconcepcional e durante o primeiro trimestre de gravidez reduz tanto o risco de ocorrência como o risco de recorrência da patologia em cerca de 50 a 70%. Portanto, é recomendado para mulheres que estejam planejando uma gravidez com histórico familiar negativo para a mielomeningocele a dose de 0,4 mg/dia, e para aquelas com alto risco, com história prévia de filhos com a patologia a recomendação é de 4 mg/dia.
Outros agentes teratogênicos que possivelmente podem estar envolvidos como fatores de risco são obesidade materna, diabetes mellitus materno, uso de ácido valpróico para tratamento de epilepsia durante a gestação, deficiência de zinco e hipertermia.
Ainda são considerados a recorrência em futuras gravidezes de um casal que já teve um filho com mielomeningocele, e estudos demonstraram que parentes de primeiro grau possuem maior risco que os parentes mais distantes. Ainda outra linha de evidência é a presença da patologia em algumas síndromes genéticas.
Diagnóstico
Atualmente, com a evolução das técnicas diagnósticas pré-natais, é possível o conhecimento precoce da ocorrência da mielomeningocele.
Felizmente o diagnóstico precoce possibilita a programação eletiva do parto através de cesariana; o fechamento precoce neurocirúrgico da malformação (diminuindo as taxas de mortalidade e de lesão secundária ao tecido nervoso exposto); e o melhor preparo psicológico dos pais quanto à patologia do bebê que vai nascer.
Para o diagnóstico da alteração são realizados os exames de:
Ecografia Fetal: sendo a primeiro ecografia idealmente realizada entre 11 e 13 semanas, com a finalidade de datar adequadamente a idade gestacional e identificar possíveis anormalidades anatômicas fetais que podem corresponder ao risco aumentado de malformação fetal ou alterações cromossômicas. Entre 20 e 22 semanas é realizada a ecografia obstétrica morfológica com objetivo de avaliar a anatomia externa e interna do feto para verificar a existência ou não de malformações ou defeitos congênitos.
O exame de ecografia pode detectar um cavalgamento ósseo frontal derivado de uma baixa pressão intracraniana fetal secundária a perda de líquor espinhal, conhecido como “sinal de limão”, e uma deformidade do tronco encefálico com um cerebelo alongado em formato que lembra uma banana envolvendo o tronco e obliterando a cisterna magna, chamada de “sinal de banana”;
Dosagem Materna da Alfa-fetoproteína Sérica: exame realizado preferencialmente entre 16 e 18 semanas de gestação, podendo também ser entre 14 e 21 semanas, determina o nível sérico materno de alfa-fetoproteína, como uma triagem para defeitos de fechamento do tubo neural;
Amniocentese: exame idealmente realizado entre 15 e 20 semanas de gestação oferece informações sobre as condições bioquímicas e citogenéticas fetais, se apresenta muito útil na detecção sindrômica de malformações que incluem a mielomeningocele no seu fenótipo, como na trissomia do cromossomo 13 e 18.
Exames complementares
Radiologia simples
O raio X pode detectar anomalias ósseas nos corpos das vértebras e lâminas. Apresentando também a finalidade de avaliar o grau de cifose e escoliose que o paciente apresenta em decorrência da patologia.
Tomografia computadorizada
Geralmente utilizada para a identificação das malformações anatômicas decorrentes da patologia.
Ressonância magnética
É um excelente exame que fornece imagens fetais com grande resolução a despeito do movimento fetal, sendo uma alternativa a ser utilizada nos casos em que a ultrassonografia de alta resolução não é diagnóstica ou fornece dados que requerem uma avaliação de imagem complementar.
Além de verificar anormalidades na medula vertebral e coluna vertebral, também auxiliando na orientação do tratamento.
Tratamento cirúrgico
Para diminuir o risco de infecção o ideal é a realização da cirurgia nas primeiras 24 horas após o nascimento.
O tratamento cirúrgico tem como objetivos a reconstituição anatômica, a preservação de tecido nervoso viável e a redução ou prevenção do risco de infecção do sistema nervoso central.
Tratamento fisioterapêutico
Nos pacientes com mielomeningocele o enfoque fisioterapêutico tradicionalmente visa a melhora da força muscular, adequação do tônus, prevenção de contraturas, independência funcional, principalmente no que se refere à deambulação, e otimização do desenvolvimento infantil.
A complexidade do quadro clínico apresentado pelos pacientes demandam uma avaliação fisioterapêutica criteriosa, afinal é necessário estabelecer um plano de tratamento adequado para o desenvolvimento máximo da funcionalidade do indivíduo.
Tratamento pós-cirúrgico
Normalmente a cirurgia nos casos de mielomeningocele são realizadas nas primeiras 24 a 48 horas de vida do recém-nascido, tendo como objetivo realizar a plástica das meninges e da pele que recobre o defeito.
A fisioterapia pode e deve ser feita antes e após a cirurgia sendo realizadas antes do procedimento cirúrgico técnicas desobstrutivas e reexpansivas, apoio abdominal, e promovendo a orientação aos pais e cuidadores dos pacientes, já no pós-cirúrgico enfatizando a desobstrução das vias aéreas, a reexpansão pulmonar, e a mobilização precoce. Além da fisioterapia respiratória, dependendo do nível da lesão e condição do paciente, é importante a realização de exercícios objetivando a funcionalidade como foi anteriormente citado.
Exercícios para o tratamento
Muitos são os exercícios que podem ser realizados pelos pacientes com mielomeningocele, mas é importante na elaboração do plano de tratamento levar em consideração a influência do nível de lesão sobre a manifestação clínica apresentada pelo paciente.
A seguir seguem exemplos de alguns exercícios que podem realizados:
- Para a prevenção de encurtamento muscular e contraturas: alongamentos, exercícios passivos, pompages, tração manual nas estruturas, mobilizações intra-articulares e massoterapia;
- Para o fortalecimento e aumento de tônus muscular: estimulação elétrica neuromuscular, exercícios resistidos com theraband e halteres, exercícios de facilitação neuromuscular proprioceptiva com resistência;
- Para incentivo à marcha: utilização de órteses associadas ao andador, treino de marcha com estabilização do fisioterapeuta;
- Para equilíbrio estático e dinâmico: exercícios na bola e no rolo, com o paciente mantendo as mãos na bola Bobath e o fisioterapeuta causando desequilíbrio movimentando; realizando força contra a resistência oposta do fisioterapeuta;
- Treinos de transferência no tatame com o uso do suporte push up; treino de aquisição da postura de gatos, com auxílio de apoio anterior do rolo; treino de aquisição da postura sentada, com estabilização do fisioterapeuta; treino na posição bípede com o auxílio de apoio da bola Bobath; treino de transferência de peso lateralmente sentado no rolo;
- Dissociação pélvica com mobilização em rotação, anteversão e retroversão sentado na bola Bobath mobilizando a pelve;
- Estimulação da coordenação, força e concentração com a diagonal funcional e primitiva para membros superiores com o uso de brinquedos.
Cuidados e restrições
Logo após o nascimento o principal objetivo deve ser a estabilização do recém-nascido, avaliando primeiramente as condições respiratórias e cardíacas, e a criança deve ser mantida em decúbito ventral ou lateral para não exercer pressão sobre o tecido exposto.
Na avaliação neurológica inicial observar o nível medular sensitivo-motor e o grau de hidrocefalia, se estiver presente. A pesquisa do nível sensitivo deve ser realizada com o recém-nascido em um estado relaxado e calmo, através do estímulo cutâneo. Para determinação do nível motor a criança é estimulada no dorso ou membros superiores com um objeto pontiagudo. Também realizam-se a inspeção da malformação, seu formato, tamanho da falha e a integridade da pele adjacente.
Muita atenção, pois algumas complicações podem ocorrer nas primeiras semanas após a cirurgia, complicando a evolução clínica do paciente, sendo hidrocefalia, necrose, fístula liquórica, infecção com ou sem meningite e deiscência de ferida operatória.
Em alguns pacientes pode ocorrer a síndrome da medula presa que se apresenta clinicamente com piora da marcha, fraqueza progressiva, escoliose, dor, deformidade ortopédica e disfunção urológica. Se desenvolve na fase de crescimento podendo variar do primeiro ano até os 20 anos de idade, período em que a equipe multidisciplinar deve estar atenta na ocorrência das manifestações para um diagnóstico precoce e liberação cirúrgica da medula presa.
Os pacientes comumente podem apresentar um atraso no desenvolvimento neuropsicomotor que pode ser notado através da dificuldade de controle da cabeça e tórax, principalmente nos casos associados à hidrocefalia, assim como na dificuldade encontrada pela criança no início dos processos de sentar, levantar e deambular. Em relação a esse aspecto, se torna necessário empregar técnicas de auxílio ao desenvolvimento neuropsicomotor, no intuito de promover um incremento à aquisição dos padrões neuroevolutivos.
Estudos referem uma taxa de dependência de cadeira de rodas de 20 a 50% para os indivíduos que deambulavam na infância, portanto apresentando uma piora de deambulação na passagem da infância para a vida adulta. Então é imprescindível o estímulo ao condicionamento desde a infância com o incentivo a educação, formação profissional, atividade física, orientação sexual, e aprendizado para a realização de atividades de forma independente, como por exemplo, a realização do cateterismo vesical.
Conclusão
Felizmente, o prognóstico da mielomeningocele vem sendo radicalmente modificado nos últimos 60 anos em decorrência de pesquisas e aperfeiçoamento do tratamento, de métodos diagnósticos e novas técnicas cirúrgicas que têm minimizado a ocorrência de agravo das lesões neurológicas presentes no nascimento e a redução na incidência de complicações.
Portanto, a atuação do fisioterapeuta no tratamento é fundamental para a recuperação do paciente na utilização de técnicas com objetivo de melhorar a funcionalidade, autonomia e qualidade de vida do indivíduo.
Os profissionais, pais e cuidadores de crianças com mielomeningocele observam diariamente os desafios físicos, emocionais e sociais que acompanham esses jovens. Afinal, os problemas de saúde, junto com as dificuldades físicas e disfunções causadas pela patologia, criam obstáculos inclusive para o desenvolvimento psicossocial.
Então torna-se imprescindível que o tratamento do paciente acometido pela patologia seja ofertado de forma holística e multidisciplinar, dada a complexidade dos acometimentos gerados em decorrência da lesão. Deve ser ressaltada também a importância da correta orientação e participação dos pais e cuidadores neste processo, uma vez que possuem um contato mais frequente com o paciente, possibilitando, assim, uma potencialização do tratamento e melhor prognóstico.




Boa noite, sou professor de educação física escolar, e tenho um aluno nessa situação.
Gostaria de saber se tem alguma restrição de atividades físicas.
Aguardo alguma resposta, obrigado
Não, tenho mielomeningocele e sempre fiz de tudo mesmo, nas minhas condições, claro.
FABIANO PARABÉNS PELA SUA ATITUDE DE CONHECER PARA ATENDER SEU ALUNO, VCS PROFESSORES TEM MEU RESPEITO, TENHO UM FILHO COM MIELO, E ELE TEM TODA ATENÇÃO, FAZ ATIVIDADES DENTRO DO SEU LIMITE , AS VEZES ADAPTADAS , CADA UM TEM SEU LIMITE DEPENDE DO GRAU DA MIELO.ESPERO TER AJUDADO DEUS ABENÇÕE.
Minha neta tem 11 anos. Nasceu com mielomeningacele e Precisa de fisioterapia mas não encontra um especializado aqui em Indaiatuba, sp. Onde ela poderia encontrar um fisioterapeuta especializado?
Boa tarde senhora vanilda, será muito difícil encontrar um fisioterapeuta especializado em mielo. Todos os fisioterapeutas, principalmente os especializados em pediatria, tem base para tratar sua netinha.