Originalmente a doença foi descrita como atrofia peroneira por Jean Martin Charcot e Pierre Marie na França e por Howard Henry Tooth na Inglaterra, no mesmo ano.
A doença de Charcot-Marie-Tooth também é conhecida como neuropatia sensitivo-motora hereditária.
O que é a doença de Charcot-Marie-Tooth?
A doença de Charcot-Marie-Tooth é caracterizada por fraqueza e atrofia muscular dos membros inferiores, associada com uma perda sensitiva de predomínio distal.
É uma doença que se apresenta de forma lenta e progressiva, comprometendo inicialmente as regiões distais dos membros inferiores, progredindo para as regiões proximais dos membros inferiores e regiões distais dos membros superiores, resultando em atrofia, fraqueza muscular, perda sensitiva e diminuição ou até ausência de reflexos profundos.
Alterações ósseas como pés cavos, dedos em martelo e escoliose são bastante frequentes.
A doença de Charcot-Marie-Tooth se apresenta como um grupo de doenças clínica e geneticamente heterogêneas, que acomete adultos e crianças, geralmente causando incapacidade e maneira lenta e progressiva. A prevalência estimada é de um para cada 2.500 habitantes, sendo considerada a doença mais frequente das desordens neuromusculares hereditárias.
De acordo com a natureza da lesão do nervo periférico, a doença de Charcot-Marie-Tooth pode ser dividida em dois grandes grupos: desmielinizante (tipo I) e axonal (tipo II).
Outras subdivisões são baseadas no padrão de transmissão e nas alterações genético-moleculares.
Dependendo da mutação ocorrida e do gene envolvido, o produto gênico poderá ser uma proteína estrutural ou funcional de fundamental importância na célula de Schwann, responsável pela produção de mielina, ou no axônio. Em alguns casos um mesmo gene pode sofrer mutações que causarão a neuropatia desmielinizante ou axonal.
Do ponto de vista clínico, as duas formas são similares, mas o comprometimento do tipo II costuma ser mais brando, com alterações da sensibilidade mais tardias e que não cursa com hipertrofia de membros, o que é observado no tipo I.
Tipo I
A forma mais frequente da doença de Charcot-Marie-Tooth é a tipo I, também conhecida como desmielinizante.
Ela é caracterizada eletrofisiologicamente por apresentar uma velocidade de condução do nervo mediano abaixo de 38m/s.
Os indivíduos que apresentam a doença de Charcot-Marie-Tooth do tipo I geralmente se tornam sintomáticos entre o nascimento e a 3ª década de vida, embora ocorra alguma diversidade dos limites de idade quanto às primeiras manifestações clínicas características da doença.
A intensidade das manifestações clínicas é muito ampla, podendo ser um quadro suave ou até mesmo resultar em um grau considerável de incapacidade e fraqueza muscular, restringindo o paciente a uma cadeira de rodas ou mesmo causando insuficiência respiratória.
As manifestações clássicas ou típicas do tipo I de Charcot-Marie-Tooth apresentam, de modo geral, uma intensidade de leve a moderada.
A forma clássica do tipo I é caracterizada clinicamente por atrofia e fraqueza muscular progressiva, perda sensitiva de predomínio distal, redução dos reflexos profundos e um número variável de anormalidades esqueléticas, com predominância do pé cavo.
A biópsia do nervo sural revela a presença de bulbos de cebola clássicos, que são resultados aos repetidos episódios de “desmielinização” e “remielinização”.
Os subtipos mais frequentes do tipo I da doença de Charcot-Marie-Tooth são a 1A e a 1B.
Charcot-Marie-Tooth 1A
É uma neuropatia autossômica dominante, responsável por aproximadamente 80% das neuropatias hereditárias motoras e sensitivas desmielinizantes.
Apresenta quadro clínico clássico da doença Charcot-Marie-Tooth, com velocidade de condução nervosa reduzida e evidência morfológica de comprometimento das células de Schwann.
Charcot-Marie-Tooth 1B
Também apresenta uma forma autossômica dominante, sendo menos frequente que a forma 1A, mas compartilhando aspectos clínicos muito semelhantes. Representa de 5 a 10% dos casos, com 126 diferentes mutações descritas neste gene até o momento.
Tipo II
Esses pacientes apresentam o fenótipo clássico da doença de Charcot-Marie-Tooth do Tipo I, com variabilidade da idade de início dos sinais clínicos. Até o momento, as mutações identificadas causam de 25 a 35% dos casos de doença de Charcot-Marie-Tooth do tipo II.
O estudo eletroneuromiográfico dos pacientes que apresentam o tipo II da Charcot-Marie-Tooth demonstra a presença de polineuropatia, acometendo de forma simétrica e predomínio distal o axônio das fibras sensitivas e motoras.
Não há redução significativa das velocidades de condução, com a velocidade de condução motora do nervo mediano superior a 38m/s. O comprometimento do tipo II costuma ser mais brando, com alterações da sensibilidade mais tardias sem curso de hipertrofia de nervos.
Uma leve redução das velocidades de condução e redução das amplitudes dos potenciais de ação são as alterações mais observadas. A redução dos potenciais de ação pode ser vista em quase todos os nervos, porém ela é mais evidente nos nervos distais.
Quando comparada com neuropatias axonais adquiridas, observamos a presença de poucos potenciais polifásicos na Charcot-Marie-Tooth tipo II, sugerindo uma redução na capacidade de reinervação muscular.
O gene responsável por 20% dos casos de Charcot-Marie-Tooth tipo II é o MFN2 (Mitofusina 2), localizado no cromossomo 1p36, que manifesta a Charcot-Marie-Tooth com desenvolvimento severo, acometendo a população jovem com sinais clínicos de atrofia ótica e alteração no sistema piramidal, além do quadro clínico característico da Charcot-Marie-Tooth.
A prevalência do tipo II da Charcot-Marie-Tooth é de 3-12 a cada 100.000 habitantes.
O Tipo II da doença de Charcot-Marie-Tooth ainda pode ser subdividido em:
- 2A – sinais clínicos de atrofia ótica e alteração no sistema piramidal
- 2B – apresenta grave envolvimento sensitivo com aparecimento de ulceração nos pés
- 2C – neuropatia axonal autossômica dominante associada a envolvimento laríngeo
- 2D – fenótipo típico, com envolvimento precoce de músculos das mãos
Sinais e sintomas da doença de Charcot-Marie-Tooth
A doença de Charcot-Marie-Tooth causa fraqueza muscular e atrofia progressiva, incialmente em músculos distais dos membros inferiores, podendo com a evolução atingir membros superiores, com deformidades nos pés, perda de sensibilidade distal e redução dos reflexos tendinosos.
Este é o quadro clínico típico de uma doença de nervos periféricos de lenta evolução e que acomete predominantemente as porções distais das fibras sensitivas e motoras mais longas.
Nos portadores de Charcot-Marie-Tooth as alterações motoras são mais precoces e acentuadas do que as sensitivas.
Geralmente os indivíduos acometidos percebem as alterações motoras durante a infância ou adolescência, sendo que as queixas sensitivas na maioria das vezes são tardias. A fraqueza muscular distal se expressa como dificuldade para correr ou pular e é uma causa de quedas frequentes.
No caso do tipo II, a idade de início é variável é até difícil de ser estabelecido, observando-se registros de início até na quinta década de vida em alguns casos.
A evolução, por ser lenta e progressiva, faz com que haja uma demora no reconhecimento da incapacidade motora, por isso a procura por assistência médica muitas vezes ocorre apenas quando a comprometimento dos segmentos distais ou proximais dos membros inferiores, ou quando há casos já conhecidos na família.
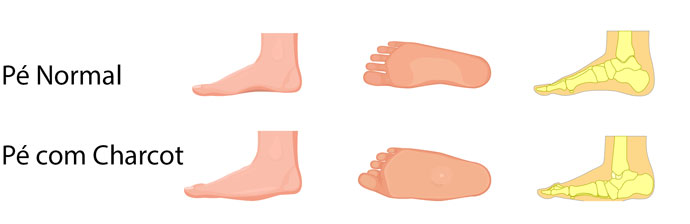
Nos casos dos portadores de neuropatia desmielinizante, é muito comum o encontro de atrofia do terço distal dos membros inferiores, conferindo um aspecto conhecido como perna de cegonha ou taça de Champagne invertida, de pé cavo ou pé plano e deformidades dos artelhos em martelo.
A presença do pé cavo é talvez o sinal clínico mais sugestivo da doença de Charcot-Marie-Tooth. O pé cavo é provavelmente causado pela fraqueza e atrofia dos músculos distais, que são inervados pelo nervo peroneal.
Embora os pés cavos possam ser encontrados em várias outras doenças que acometem a parte distal dos nervos motores, é na doença de Charcot-Marie-Tooth que é possível identificá-los com maior frequência. Porém, as alterações motoras podem se apresentar mesmo antes de se observar um aumento da concavidade dos pés.
Quando a doença se inicia na idade adulta é mais comum que o paciente apresente pés caídos, devido à paresia dos tibiais anteriores, do que o pé cavo.
A doença de Charcot-Marie-Tooth é predominantemente de nervos periféricos, onde as alterações motoras prevalecem.
Nas fases iniciais e nos casos mais brandos as alterações motoras são percebidas em músculos distais que são inervados pelos nervos peroneais. Isto ocorre porque a degeneração na doença é comprimento-dependente. No exame físico, pode-se observar um quadro de fraqueza que se inicia nos segmentos distais dos membros inferiores, geralmente com início da primeira até a terceira década de vida.
A evolução é lenta e pode ser até imperceptível nos primeiros anos da doença. A paresia do extensor curto dos dedos e do músculo tibial anterior são sinais encontrados de forma precoce durante o exame.
Com a evolução, é possível identificar paresia em segmentos mais proximais como pernas e coxas (raramente).
Dependendo da gravidade do quadro, pode ser possível encontrar paresia nos músculos das mãos e até em segmentos proximais dos membros superiores.
Embora seja difícil definir com exatidão quais são os músculos distais mais acometidos nos membros superiores, o indivíduo relata dificuldades na atividade diária em relação a tarefas manuais.
Redução e até abolição dos reflexos são a regra na doença de Charcot-Marie-Tooth, mas em algumas formas da doença pode-se encontrar aumento dos reflexos e até presença do sinal de Babinski.
Raramente há envolvimento de nervos cranianos e nervo frênico, porém, há descrições de famílias com paresia de corda vocal e surdez, assim como dificuldade de fonação e respiração associados a doença.
Não é comum portadores de doença de Charcot-Marie-Tooth apresentarem sintomas sensitivos positivos ou dores neuropáticas.
Raramente podem ser encontrados sinais adicionais como tremor de ação, atrofia óptica, surdez, alterações pupilares e úlcera nos pés.
São descritos distúrbios do sono em portadores de Charcot-Marie-Tooth, principalmente do tipo 1, como apneia do sono, síndrome das pernas inquietas e movimento periódico dos membros.
Causas
A doença de Charcot-Marie-Tooth é causada por mutações em genes que codificam proteínas de diferentes localizações, incluindo a parte compacta e não compacta da mielina, células de Schwann e axônios, que estão envolvidas em diferentes funções celulares, desde a compactação e a manutenção da mielina, até a formação do citoesqueleto, transporte axonal e metabolismo axonal.
Independente de qual função esteja comprometida, as principais manifestações da doença e o caminho final comum é a degeneração dos axônios, que na maioria dos casos envolve principalmente fibras longas e grossas.
Após a descoberta dos genes responsáveis pela doença de Charcot-Marie-Tooth, tornou-se evidente que genes diferentes podem produzir o mesmo fenótipo (heterogeneidade genotípica) e que diferentes fenótipos poderiam resultar de mutações em um mesmo gene (heterogeneidade fenotípica).
A heterogeneidade genética da doença de Charcot-Marie-Tooth não é só caracterizada por um grande número de genes e loci descritos, mas também pelos seus diversos tipos de herança genética, sendo que na maioria dos países a mais frequente é a herança autossômica dominante, no entanto são também encontradas a autossômica recessiva e a ligada ao X.
Fatores de risco
A doença de Charcot-Marie-Tooth é genética e hereditária, então o único fator de risco é possuir alguém na família direta que possua a doença.
Tratamento fisioterapêutico da doença de Charcot-Marie-Tooth
A fisioterapia tem como objetivo abordar as incapacidades nas atividades de vida diária, auxiliando o paciente em suas deficiências e promovendo interação social, familiar e profissional.
O tratamento destes pacientes exige uma atenção multidisciplinar com múltiplas orientações a fim de contribuir na melhora da qualidade de vida. A conduta é baseada na prevenção e no quadro clínico atual do paciente.
A função é manter uma integridade muscular e nervosa para minimizar ou adiar as necessidades dos portadores e favorecer sua recuperação motora, funcional e neuropsicológica.
É necessária a utilização de métodos de avaliação que possam indicar a condição e o nível de função acometido pela doença, para proporcionar uma intervenção fisioterapêutica de maior resolubilidade.
Para acompanhar um paciente com a doença de Charcot-Marie-Tooth é necessário ter os mesmos cuidados referentes às outras doenças neuromusculares, entre as quais evitar atividades que levem à fadiga, já que coexiste a fraqueza e fadiga na maioria delas. Os programas de atividade física de curta duração e de baixa à moderada intensidade parecem não ocasionar fraqueza por uso excessivo da musculatura. Já os exercícios resistidos de alta intensidade podem contribuir com o aumento da fraqueza e fadiga.
A fisioterapia procura avaliar e prescrever exercícios para manter a amplitude de movimento, otimizar a função muscular e prevenir complicações decorrentes do desuso e da lesão, para manutenção do tônus muscular e prevenção de dor e edema.
São indicados exercícios de baixa e moderada resistência, buscando evitar quadros de fadiga e dor, mobilização passiva das articulações, FNP (facilitação neuromuscular proprioceptiva), exercícios de equilíbrio postural e dinâmico, alongamentos e massagem.
Para o trabalho de fortalecimento muscular pode-se prescrever os exercícios isométricos e isocinéticos.
Para melhorar a marcha, deve-se dar importância à coluna já que este se encontra alterado devido a hiperlordose lombar e protusão abdominal. Portanto é imprescindível o trabalho de fortalecimento da musculatura abdominal. Neutralizar os ajustes posturais para incentivar a estabilidade postural e o desvio dinâmico de peso para aumentar a coordenação dos movimentos é muito importante.
Além disso, também é importante monitorar as habilidades funcionais dos pacientes e determinar modos eficientes e efetivos para a realização das atividades de vida diária, ensinar as técnicas de transferências, avaliar o domicílio e solicitar mudanças no ambiente para proporcionar ao paciente maior liberdade de movimentos seguros.
O treinamento dos músculos respiratórios melhora a função pulmonar, ameniza o declínio do volume corrente e retarda o início da falência respiratória. Porém os exercícios devem ser aplicados de forma cautelosa para não acelerar a fadiga dos músculos respiratórios pelo aumento da sobrecarga.
Uma análise cinemática da marcha é determinante na conduta para a prescrição de órteses para os pacientes com a doença de Charcot-Marie-Tooth. Essa análise permite identificar quais os danos biomecânicos foram provocados pela fraqueza muscular, associada ao déficit proprioceptivo e suas repercussões nos aspectos funcionais da marcha e reações de equilíbrio.
Portanto, a prescrição de órteses de tornozelo-pé em pacientes de Charcot-Marie-Tooth pode ser relevante, pois promove melhorias nas reações de equilíbrio e desempenho da marcha.
Na doença de Charcot-Marie-Tooth uma parte da capacidade física é reduzida devido ao fato de ser uma patologia neuromuscular. Além disso a doença leva a uma falta de condicionamento físico, aumentando os riscos de comorbidades, como a doença arterial coronariana.
Um programa de fisioterapia motora, treino muscular respiratório e condicionamento físico nos pacientes de Charcot-Marie-Tooth pode melhorar a velocidade da marcha e aumentar a distância percorrida no Teste de caminhada de 6 Minutos, segundo um estudo de 2009 (3).
Hidroterapia
Atualmente a hidroterapia tem sido bastante prestigiada, principalmente na reabilitação de pacientes portadores de doenças neurológicas através dos métodos de Bad Ragaz, Halliwick e Watsu.
Os efeitos terapêuticos da terapia na água consistem no relaxamento, manutenção e aumento das amplitudes de movimento, manutenção muscular, melhora das condições funcionais, melhora da marcha, estímulos de movimentos que não são realizados fora da água e estímulo do equilíbrio.
A hidroterapia se divide em três fases: aquecimento, exercícios específicos e relaxamento. O tratamento consiste na realização de exercícios ativos, ativos-assistidos e passivos com baixas repetições, mobilização das articulações, exercícios alongamento, massagens e exercícios para relaxamento.
Exercícios para o tratamento
- Paciente em decúbito dorsal, com um membro fletido apoiado na maca e o outro em extensão. Solicitar flexão de quadril do membro em extensão para fortalecimento de flexores de quadril.
- Paciente sentado, com joelho e quadril flexionado à 90º. Solicitar extensão de joelhos para fortalecimento de quadríceps.
- Paciente em pé, apoiado em uma cadeira ou espaldar. Solicitar que realize flexão plantar para fortalecimento de tríceps sural.
- Paciente em pé, apoiado em uma cadeira ou espaldar. Solicitar que se mantenha em equilíbrio em apenas 1 pé. Alternar entre os dois membros. Com a evolução, solicitar que se mantenha em equilíbrio sem apoio dos membros superiores.
- Paciente sentado, segurando um aparelho de incentivo respiratório (Respiron, Voldyne, etc). Solicitar que realize uma expiração no aparelho para fortalecimento de músculos respiratórios.
Observação: Todos os exercícios devem ser realizados sem carga, de moderada à baixa intensidade sem causar ao paciente um estado de fadiga.
O papel do fisioterapeuta
O papel do fisioterapeuta na doença de Charcot-Marie-Tooth é abordar as incapacidades nas atividades de vida diária e auxiliar o paciente em suas deficiências, para promover uma boa qualidade de vida dentro das limitações que a doença impõem.
O fisioterapeuta precisa olhar e avaliar o paciente, analisando os termos de seu funcionamento atual e do prognóstico para a aquisição de novas habilidades funcionais, com o objetivo de conseguir maiores ganhos em um período mais curto de tempo.
Como citado anteriormente, também é papel do fisioterapeuta estipular modos eficientes e efetivos para que o paciente possa realizar suas atividades de vida diária, ensinando técnicas de transferências, orientando o paciente e cuidadores a respeito dos cuidados a serem seguidos e sugerindo mudanças no ambiente que possam proporcionar ao paciente uma maior segurança e liberdade na realização das atividades.
A indicação de órteses para um melhor posicionamento e melhora da marcha também é papel do fisioterapeuta, com o objetivo de promover melhorias no equilíbrio e desempenho da marcha.
Conclusão
A doença de Charcot-Marie-Tooth é a principal neuropatia de origem genética, que se caracteriza clinicamente por uma evolução lenta e progressiva associada à fraqueza muscular distal de membros inferiores, podendo evoluir para regiões proximais e até para os membros superiores.
A doença não tem cura e o tratamento mais indicado é a fisioterapia, que tem como objetivo minimizar as incapacidades e manter as habilidades funcionais dos pacientes, através de técnicas como cinesioterapia, mobilização articular, massoterapia, hidroterapia, FNP entre outras.
O tratamento deve ser individualizado, respeitando os limites de fadiga do paciente e deve abranger os âmbitos ortopédicos, neurológicos e respiratórios, para promover independência funcional e uma melhor qualidade de vida para o paciente com a doença de Charcot-Marie-Tooth.



excelente matéria. Parabéns e obrigada
Olá Bom dia
Agradeço a citação de meu trabalho em seu blog, com o tema de Fisioterapia na CMT.
A divulgação e a busca de conhecimento sobre Neuropatias Periféricas é de suma importância ao profissional de Fisioterapia.
Caso necessitem de mais informações sobre Reabilitação nas patologias Neuromusculares e Neuropatias, estou à disposição!
Até mais!
Ola! sou portador desta doença (CMT1A) diagnosticada pelo Centro de Estudos Genoma Humano da USP, Drª Mayana Zatz em dezembro de 2004.
Hoje fui ate o SARAH – Rede SARAH de Hospitais de Habilitação na Barra Rio de Janeiro, fui entrevistado e avaliado pela Drª Mariana Papais Alvarenga onde me pediu apenas um eletrocardiograma já que eu informei que havia feito uma bateria de exames recentemente e me pediu para levar estes exames na próxima consulta. Me encaminhou para um profissional de educação física e eu perguntei se o meu caso não deveria ser tratado por um profissional que conhecesse esta doença para poder fazer um tratamento especifico para minha doença e que eu tenho receio de fazer algum tipo de exercício e piorar minha condição, me respondeu que isto era uma interrogação do passado e que agora chegaram a conclusão que pode-se fazer qualquer atividade física e que não teria contra indicação, poderia fazer a atividade que eu quisesse. Natação, musculação…
estou com receio de voltar para próxima avaliação com um profissional de educação física.
Por favor alguém pode me orientar?
Olá Luiz, toda atividade física possui uma contraindicação, por isso, seria bacana se você procurasse por um outro profissional que possa te reavaliar e assim indicar uma atividade que seja melhor para o tratamento do seu caso. Esperamos ter ajudado!
Preciso de tratamento urgente!
Bom dia meu esposo tem a doença de Charcot má não acho um profissional que possa me ajudar aqui no rio quero uma endicacao aonde e quando posso levar ele
Qual o melhor tratamento para o pé de charcot ?
Tenho CMT1a há 20 anos, mas só descobri que não era CIDP há 3 meses, gostaria de apoio e orientação, moro em Aracruz ES
SOCORRO
Eu vou ter que fazer cirurgia é mesmo necessário
Em relação as AVDs, cabe ao TERAPEUTA OCUPACIONAL sua avaliação e intervenção, inclusive em relação ao ambiente em que a atividade é realizada, não ao fisioterapeuta.
Parabéns, sou portador do nível mais fraco
Meu filho de 5 anos tem nível ll ele vai te uma vida normal dentro das limitações , estuda e trabalhar. Ele pode morrer pela doença.
Gostei de todas as informações vou pratica- las um bom dia abrs
gostaria de saber se tem alguma medicação oral ou injeção – EV para amenizar a evolução da doença e tirar a dor além da fisioterapia. Para uma vida melhor. Gostaria de saber aonde posso fazer o meu tratamento pelo SUS.
Olá, Márcia!
Cada caso possui suas especificidades de acordo com o paciente, por isso é importante que um profissional especializado faça uma avaliação completa. Você pode verificar nos postos de saúde localizados em sua região se há disponibilidade para o tratamento 😊
Portadora de neuropatia há 20 anos, tenho 64 anos e descobri hj que sou portadora de charcot-marie-toot 1, estou muito assustada, somos quatro, talvez cinco irmãos com neuropatia, nos ajudem
Olá, Sueli!
O ideal é que um profissional especializado avalie o seu caso para encontrar o tratamento adequado.
Abraços 😊
Como gostaria de ouvir isso aqui em Fortaleza, pois o que escuto é que fisioterapia não vai adiantar.
Como gostaria de ter um profissional que realmente entenda e possa me ajudar,eu percebo que estou caindo com mais frequência,me desequilíbrio com muita facilidade.
Eu posso ajudar ! Sou fisioterapeuta.
Tenho CMT1a há 20 anos, mas só descobri que não era CIDP há 3 meses, gostaria de apoio e orientação
Muito boa a matéria, parabéns 👏👏
Iniciei com uma paciente que é cadeirante, gostaria de ter mais detalhes para um tratamento com a fisioterapia e massoterapia.
Obrigada
Excelente conteúdo
Sou portador desta doença e achei super interessante conhecer melhor a forma de controle e aumento da qualidade de vida com estes tratamentos. Obrigado.
Incrível a matéria e dicas. Tenho CMT e encontramos poucas matérias no assunto. Obrigada. Susi Kelly Benevides
Muito boa a matéria. Com bastante informações. Parabéns pelo trabalho.